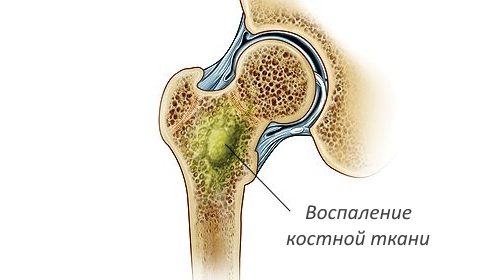
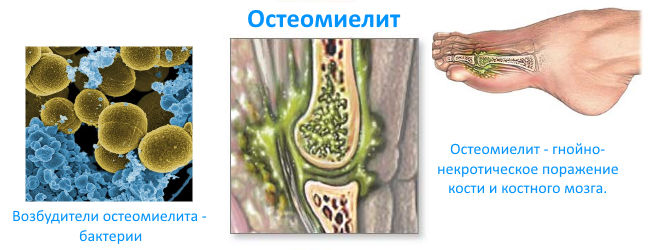
Остеомиелит — опасная инфекция, часто приводящая к хирургическому вмешательству. Воспаление костного мозга, захватывающее компактное и губчатое вещество кости и надкостницу, провоцируется микробами, проникающими в организм различными путями. Гематогенный остеомиелит — гнойное разрушение всех слоев костной ткани и костного мозга, вызываемое инфекцией, занесенной током крови.
Особенно легко развивается при наличии в организме хронических очагов патогенной микрофлоры на фоне снижения иммунитета. Международная классификация болезней острый гематогенный остеомиелит относит к шифру М86.0, хронический — к шифру М86.5.
Содержание страницы
Предрасполагающие факторы
Чтобы инфекция поразила костный мозг, нужны определенные обстоятельства, способствующие ее закреплению в тканях кости.
Основным предрасполагающим фактором является сбой в работе иммунной системы врожденного или приобретенного характера. Наиболее уязвимыми являются следующие категории людей:
- пациенты с хроническими воспалительными заболеваниями внутренних органов;
- ВИЧ-инфицированные пациенты;
- онкобольные;
- люди пожилого возраста;
- дети до пяти лет (защитные силы организма не сформированы окончательно).
Способствуют костному воспалению микротравмы слизистых оболочек полости рта и носа, острая респираторная вирусная инфекция, наличие кариеса и пародонтита, синуситы, воспаление слезного мешка, век, фурункулез.
Наиболее частой причиной болезни у взрослых являются открытые травмы мышц, суставов и костей, облегчающие проникновение микробов. Различают единичные и множественные очаги костного поражения.
 Гематогенная разновидность может быть острой и хронической. Острая форма чаще всего встречается у подростков и молодых людей мужского пола. Поражаются кости лица, особенно нижняя челюсть, а также трубчатые кости конечностей — бедро, большеберцовая и плечевая кости. Воспаление нередко захватывает тазобедренные суставы, позвоночник (гнойный спондилит). Это характерно для пожилых пациентов.
Гематогенная разновидность может быть острой и хронической. Острая форма чаще всего встречается у подростков и молодых людей мужского пола. Поражаются кости лица, особенно нижняя челюсть, а также трубчатые кости конечностей — бедро, большеберцовая и плечевая кости. Воспаление нередко захватывает тазобедренные суставы, позвоночник (гнойный спондилит). Это характерно для пожилых пациентов.
По медицинской статистике в дошкольном возрасте заболевает 1 ребёнок из 5000, в основном болеют мальчики. У новорожденных детей заболевание встречается в 5 раз чаще. Хроническим гематогенным остеомиелитом больше страдают пациенты с онкологическими болезнями и нарушениями иммунитета различного генеза.
Стадии и признаки гематогенного остеомиелита
Выделяют несколько этапов развития остеонекроза:
- попадание гноеродных микробов с током крови;
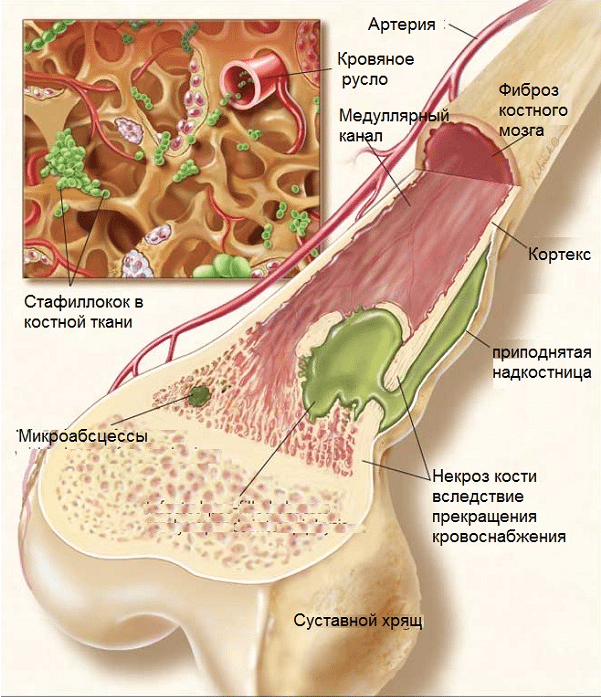
- распространение воспаления на костный мозг (происходит примерно через 7—10 дней);
- разрушение всех слоев кости с образованием гнойника (через 20—30 дней после инфицирования);
- нарастание внутрикостной гипертензии на фоне флегмонозного процесса;
- перфорация, отслаивание и прорыв гноя через надкостницу в окружающие мягкие ткани с формированием свищевого хода.
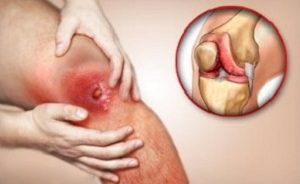
Также гнойный процесс при отсутствии активной терапии может поразить контактные суставные структуры, вызывая разрушение хрящевых прослоек и сухожильно-связочного аппарата. Так формируются флегмоны мягких тканей и гнойные артриты, возникают тромбы, нарушающие микроциркуляцию. Некроз прогрессирует, части костей отторгаются, образуя секвестры.
В итоге сама пораженная кость становится источником вторичной инфекции. Микробы разносятся из костного очага с током крови, вызывая септическое заражение различных органов.
Кроме того, возможен лимфогенный путь распространения патологии.
Признаки острой фазы остеомиелита:
- интенсивный болевой синдром;
- ограничение движений в пораженной области — человек не может ходить, обслуживать себя;
- высокая температура, рвота, астения, бессонница;
- местные изменения — отек, гиперемия кожи, резкая болезненность при прикосновении или постукивании пальцами в пораженной области.
Может протекать в виде общего септического процесса, локального поражения с последующим выделением секвестров, стертых или атипических форм.
Особенности хронической формы патологии
О хронизации гнойного процесса свидетельствует появление свища. Он периодически закрывается грануляциями в фазе ремиссии и снова открывается на фоне обострения, обеспечивая отхождение накопившегося гноя и образовавшихся костных фрагментов.
Это сопровождается значительным уменьшением болей и симптомов интоксикации. У человека снижается температура, появляется аппетит. Хроническая разновидность характеризуется постоянным субфебрилитетом, отмечается быстрая утомляемость, пониженный эмоциональный фон, потеря веса. Для первично-хронической разновидности типичны все клинические проявления хронической формы. Она отличается ранним образованием грануляций и преобладанием склерозирования в костях.
Особенность гематогенной формы — разрушение кости, сопровождающееся одновременным началом остеорепарации. Патоморфологическая картина включает ускорение образования незрелой костной структуры, утолщение костных трабекул и надкостницы, в результате развивается соединительная ткань с обеднением кровоснабжения костного мозга. Так поддерживается существование хронических гнойных очагов в костях.
Диагностика остеомиелита
Наиболее трудно выставить диагноз у пожилых и у маленьких пациентов ввиду преобладания симптомов общей интоксикации. Для выявления патологии необходимы следующие мероприятия:
- тщательный сбор анамнеза, анализ жалоб и их динамики;
- осмотр — выраженный отек, покраснение кожи, повышение местной температуры в области очага, вынужденное положение конечности и ограничение движения в ней;
- пальпация и перкуссия больной кости — резко болезненные.
Затем экстренно проводятся лабораторные обследования. Общий анализ крови в острой стадии демонстрирует воспалительные изменения: увеличение числа лейкоцитов, сдвиг формулы влево и ускорение реакции оседания эритроцитов. При хронических формах также диагностируется анемия. В биохимических анализах наблюдаются ферментативные сдвиги, нарушения свертываемости и кислотно-щелочного равновесия.
Важно проведение биопсии кости и костного мозга для выделения возбудителя остеомиелита.
Инструментальные методы диагностики:
- Компьютерная томография (КТ) — показывает поражение костной ткани, локализацию секвестров.
- Магнитно-резонансная томография — уточняет выраженность поражения костного мозга, мышц и кожи, состояние свищевых ходов.
- Фистулография — выявляет проходимость свищей, интенсивность выделения гноя, локализацию омертвевших участков кости.
- УЗИ — диагностирует наличие флегмоны, абсцесса под надкостницей, гнойного выпота в полости сустава.
- Радиоизотопное сканирование — уточняет локализацию основного и вторичных очагов воспаления.
- Рентген — симптомы становятся очевидны только через 15-20 дней от начала болезни. Контуры кости расплывчаты, появляются признаки разрежения костного вещества. Через три месяца на снимке видны секвестры.
Рентгенологический метод должен проводиться в динамике. Это необходимо для внесения корректив в лечебный процесс.
К какому врачу обращаться
Болезнь опасна стремительным развитием, угрожающим жизни, поэтому при появлении первых признаков патологии нужна срочная врачебная консультация. Детский врач направит маленького пациента к хирургу-ортопеду, который определит дальнейшую врачебную тактику. Взрослый пациент должен быть экстренно обследован терапевтом и госпитализирован в травматологическое отделение.
Так как остеомиелит дает осложнения на разные органы, могут понадобиться консультации узких специалистов — кардиолога, нефролога, пульмонолога.
Методы лечения патологии
Терапия остеомиелита должна начинаться на ранних этапах развития патологии. Другими условиями эффективности лечения являются следующие моменты:
- комбинация различных методов — консервативная и радикальная терапия;
- адекватность лечебной тактики стадии заболевания, состоянию здоровья пациента.
Консервативные способы помогают только при ранней степени развития остеомиелита. Если болезнь протекает длительно, без хирургической помощи не обойтись. Как правило, доктора придерживаются следующей лечебной тактики:
- Этиопатогенетическая терапия — уничтожение возбудителя, ликвидация воспаления. Подбираются наиболее активные комбинации антибактериальных препаратов, к которым чувствительны выделенные микробы.
- Симптоматические процедуры. Для уменьшения болей и воспалительных явлений пациентам назначают курс нестероидных противовоспалительных средств. Это облегчает состояние, снижает лихорадку. Борьба с интоксикацией подразумевает проведение инфузионной терапии (растворы Рингера, Гемодез, Реополиглюкин). Для улучшения питания тканей используют растворы Альбумина, Актовегина, витаминно-минеральные комплексы, курсы Мильгаммы, Аскорбиновой кислоты.
 Результаты лечения медикаментами непредсказуемы, если они не сопровождаются санацией гнойника в отделении хирургии. Врачи проводят очистку костной полости от гноя и омертвевших тканей, затем через дренаж вводятся растворы антибиотиков и ранозаживляющих средств.
Результаты лечения медикаментами непредсказуемы, если они не сопровождаются санацией гнойника в отделении хирургии. Врачи проводят очистку костной полости от гноя и омертвевших тканей, затем через дренаж вводятся растворы антибиотиков и ранозаживляющих средств.
При развитии гангрены производится ампутация пораженной кости.
Терапия хронической формы
В стадии хронизации обязательны иммуномодуляторы, витамины, хондропротекторы. Часто приходится назначать антидепрессанты, чтобы помочь пациенту улучшить психоэмоциональный фон. Также рекомендуют регулярно выполнять индивидуально подобранный комплекс лечебной физкультуры.
Эффективны гирудотерапия, акупунктура по общеукрепляющей и тонизирующей методикам. Из методов физиолечения показаны местные аппликации лечебных грязей, парафина, воздействие лазером, УФО.
Оптимально сочетать физиотерапию с благоприятными климатическими условиями, что возможно в специализированных санаториях и курортах.
В стадии глубокой ремиссии врачи разрешают применять рецепты народной медицины. Средства используются местно и внутрь. В области свищевого хода накладывают компрессы с противовоспалительными отварами, настойками листьев сирени, алоэ, череды.
Используют мази на основе животных жиров, прополиса. Внутрь пациент может применять мумие. Для этого нужно растворить 2 г вещества в 200 мл воды. Принимать до еды по 1-2 ст. ложке в течение двух недель. Но без врачебных рекомендаций знахарские рецепты использовать нельзя.
Исход заболевания
Для достижения положительных результатов терапии необходимо раннее обращение к специалистам, которые выставят верный диагноз и назначат адекватную терапию. В любом случае пациент должен быть подготовлен морально к длительному процессу реабилитации. Это необходимо для восстановления трудоспособности и самообслуживания, возможности самостоятельно передвигаться.
При позднем обращении и запущенном процессе возможна ампутация конечности и развитие септического процесса с риском летального исхода.
Осложнения и последствия
Запущенные случаи гематогенного остеомиелита приводят к опасным осложнениям:
- патологические переломы;
- абсцесс кости;
- образование секвестров и свищей;
- хроническая флегмона костного мозга;
- злокачественное перерождение;
- воспаления суставов с последующим развитием анкилозов или гнойным расплавлением суставных тканей;
- сепсис с возникновением гнойных очагов в различных органах и тканях.
Как предотвратить остеомиелит
Патология чрезвычайно сложно поддается терапии, избавиться от нее даже с помощью современных методов воздействия трудно. Поэтому лучше следовать некоторым профилактическим правилам, чем столкнуться с необходимостью лечить это опасное заболевание.
Предотвратить развитие болезни или ее рецидив помогут следующие меры:
- лечение хронических очагов инфекции любой локализации;
- своевременное обращение к специалистам при острой инфекционной патологии;
- исключение переохлаждений, физических и эмоциональных перегрузок;
- питание, обеспечивающее адекватное возрасту поступление питательных веществ, витаминов и микроэлементов;
- отказ от курения, употребления алкоголя и наркотиков;
- занятия физкультурой;
- регулярное прохождение диспансеризации.
Ответы на вопросы
Почему развивается гематогенный остеомиелит?
Основная причина возникновения этой формы заболевания — наличие очага инфекции в организме, из которого в костную ткань по кровеносным сосудам попадает гноеродная микрофлора. Таким источником может быть хроническое воспаление органов или травма. Вторым условием болезни является снижение иммунной защиты различной этиологии.
Когда появляются рентгенологические признаки заболевания?
Рентгенодиагностика является актуальной только спустя 2—3 недели после занесения микробов с кровью в костную ткань. Иногда этот срок может увеличиваться до месяца, если у человека понижена иммунная защита. Рентгеновский снимок покажет степень разрушения кости и наличие некротических участков.
С помощью какого метода обследования можно получить наиболее полную картину состояния пациента?
Обследование должно быть своевременным и комплексным с использованием самых современных методов. Совокупность их результатов позволит поставить правильный диагноз. Магнитно-резонансная томография позволяет визуализировать изменения и в костях, и в окружающих мягких тканях, поэтому дает больше информации о стадии и запущенности болезни, чем КТ или УЗИ.
Заключение
Последствием гематогенного остеомиелита нередко является потеря трудоспособности вследствие ампутации разрушенной кости. Выраженная хроническая интоксикация значительно снижает качество жизни, ухудшает состояние здоровья. Поэтому следует внимательно относиться к малейшему недомоганию, связанному с костной системой и любыми воспалительными проявлениями.
Важно вовремя прервать развитие патологии, ведь даже ее локальная форма является потенциально опасной в плане общего септического заражения, угрожающего летальным исходом.