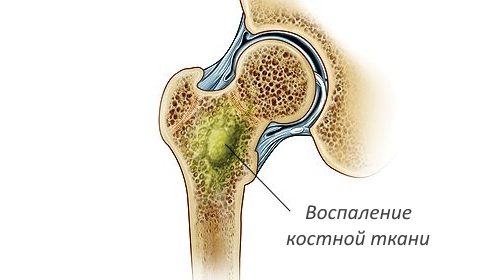
Остеомиелит позвоночника является опасным инфекционным поражением опорно-двигательного аппарата. Это гнойное воспаление костной ткани тел позвонков и спинного мозга, распространяющееся на межпозвонковые хрящи, вертебральный сухожильно-связочный аппарат, мышцы спины и таза. В медицинской литературе иногда применяется также термин гнойный спондилит.
Патология составляет около 3% в общей структуре заболеваний позвоночника. По медицинской статистике почти 85% пациентов с этим диагнозом составляют пожилые мужчины, – женщины и дети болеют редко.
Содержание страницы
Виды остеомиелита позвоночника
Разновидности болезни классифицируют по течению, способам попадания микробов, характеру патогенной микрофлоры.
В зависимости от течения процесс может быть следующих видов:
- Острый.
- Хронический — исход запущенной формы либо неправильного лечения острой формы. Характерно чередование ремиссий и обострений, резистентность патологии к проводимой терапии.
- Первично-хронический — отличается смазанной клинической картиной, проявления болезни напоминают симптомы остеохондроза и других дегенеративно-дистрофических заболеваний позвоночника (ддзп).
Чаще всего устанавливают острую форму остеомиелита — до 50% всех выявленных случаев. Хронический процесс диагностируется у 25% из числа заболевших.
Различают несколько путей проникновения инфекционных агентов:
- гематогенный — микробы попадают в тела позвонков с током крови;
- лимфогенный — микроорганизмы заносятся в вертебральные структуры с лимфой из региональных воспаленных лимфатических узлов;
- посттравматический — непосредственное проникновение из внешней среды при открытых травмах позвоночных структур и мышц спины.
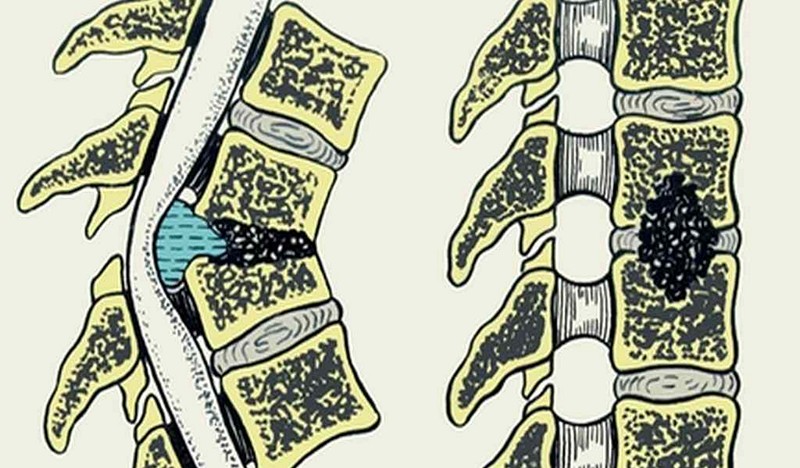
Обычно остеомиелит диагностируется в поясничном отделе позвоночника. Он наиболее подвержен травмам и заносу инфекции из воспалительных очагов в органах брюшной полости и малого таза.
У детей патология данной локализации может быть следствием остеонекроза пяточной кости.
В зависимости от патогенного микроорганизма классифицируют следующие виды остеомиелита:
- неспецифический — стафилококки и стрептококки;
- специфический — возбудители сифилиса, гонореи, брюшного тифа или туберкулеза.
Как проявляется патология
Чаще всего патологический процесс захватывает поясницу и крестец.
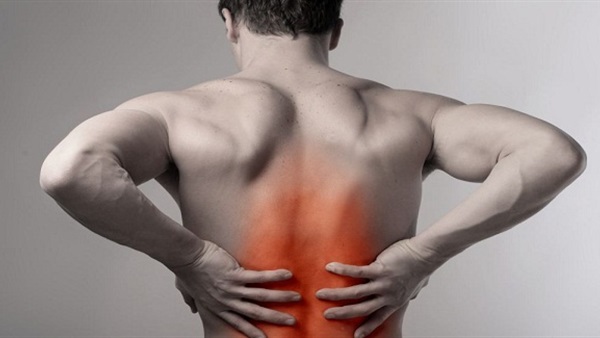
Основным симптомом остеомиелита позвоночного столба являются интенсивные боли. Они появляются через несколько дней после инфицирования, усиливаются при незначительных нагрузках и в ночное время. Прикосновения к спине крайне болезненны. Действие анестетиков и нестероидных противовоспалительных препаратов кратковременно и полностью не снимает болевой синдром.
Движения в пораженном сегменте позвоночника становятся практически невозможными из-за болевой контрактуры. Часто пациент и вовсе теряет способность передвигаться.
В зонах иннервации спинномозговых корешков, отходящих от пораженного отдела позвоночника, выявляется снижение чувствительности. При осмотре наблюдается подкожный венозный рисунок, локальный отек кожи и мышц.
Для взрослых пациентов характерны нарушения со стороны тазовых органов (задержка мочи, недержание кала). Это типично для поражения крестцового отдела.
Чувствительно-двигательные расстройства протекают на фоне выраженной интоксикации:
- фебрильная лихорадка;
- отсутствие аппетита;
- рвота;
- потеря веса;
- анемия;
- нарушения сознания.
У ребенка на фоне высокой температуры и токсикоза часто развивается судорожный синдром.
Причины остеомиелита позвоночника
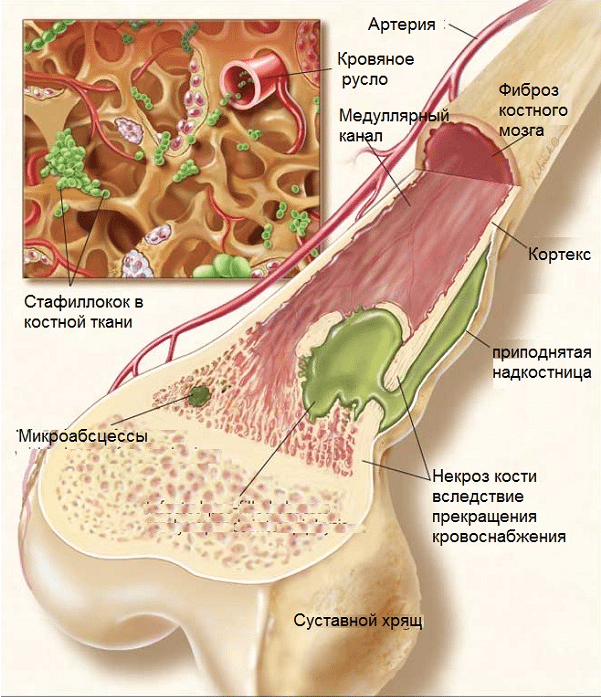
В 9 из 10 случаев причиной гнойного поражения тел позвонков считается золотистый стафилококк. Иногда болезнь вызывают стрептококки, энтерококки, палочка Коха, патогенные грибы.
Занесение этой гноеродной микрофлоры возможно из очага хронической инфекции (кариес, хронические воспаления носоглотки, внутренних органов, кожи) или при травме позвоночных и межпозвоночных структур.
Кроме того, инфицирование возникает вследствие некорректных медицинских процедур — инъекции, блокады, анестезия, введение катетера, гемодиализ.
Существуют провоцирующие факторы, облегчающие заражение:
- нарушения метаболизма на фоне эндокринологических болезней (сахарный диабет, гипотиреоз);
- патология крови (анемии, лейкозы);
- пожилой возраст;
- снижение иммунной защиты, обусловленное онкологией, гормональной терапией, плохим питанием, наличием ВИЧ-инфекции;
- асоциальный образ жизни, в том числе наркомания, алкоголизм.
Как вовремя диагностировать
Заподозрить болезнь либо достоверно установить диагноз остеомиелита можно только по совокупности данных анамнеза, осмотра, лабораторного и инструментального обследования. Наиболее информативными при подозрении на гнойный процесс позвоночника являются следующие методы:
- общий анализ крови: выраженный лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ, анемия;
- биохимический и серологический анализы крови;
- общий анализ мочи: лейкоциты, белок, эпителиальные клетки;
- анализ спинномозговой жидкости: высокая концентрация белка, лейкоцитов;
- выделение возбудителя при посеве на питательные среды взятых образцов ликвора, крови.
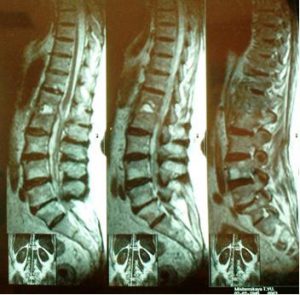
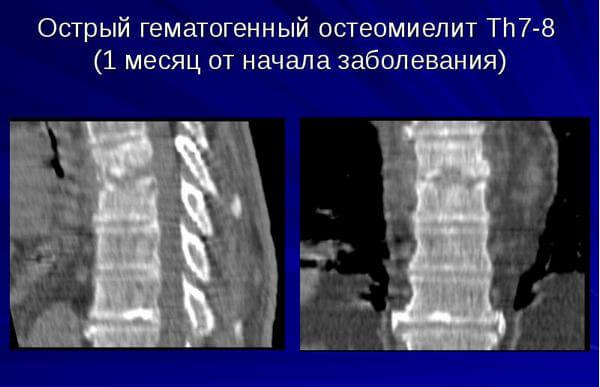
Рентген не является ранним способом диагностики, так как достоверные изменения на снимках появляются только через 14—20 дней после внедрения инфекции. За это время происходит разрушение костной ткани, формируются полости, заполненные гноем. Повышение внутрикостного давления приводит к повреждению замыкательных пластин. Контуры тел позвонков становятся нечеткими, инфицируются хрящевые прослойки между ними. Так происходит постепенное распространение инфекции.
Компьютерная томография поможет установить локализацию очагов поражения костной ткани, степень ее разрушения. Магнитно-резонансная томография достоверно покажет наличие гнойного воспаления не только костей, но и мягких тканей при прорыве гноя через надкостницу.
С помощью УЗИ подтверждают отек мягких тканей, разрушение костной поверхности, скопление патологического выпота в позвоночных суставах.
Радиоизотопный метод уточняет локализацию и размер очагов на ранних стадиях процесса. Иногда применяется фистулография — введение в тело позвонка контрастного вещества для визуализации объема и степени разрушения.
Устанавливать возбудителя и его чувствительность к антибиотикам помогает биопсия пораженных тканей.
Лечение остеомиелита позвоночника
Важно проведение следующих общих мероприятий:
- срочная госпитализация;
- строгий постельный режим;
- использование специальных ортопедических кроватей (особенно показано при лечении остеомиелита пояснично-крестцового отдела позвоночника).
Нужно проводить иммобилизацию позвоночного столба для уменьшения болей, профилактики деформации спины.
Пациент должен понимать, что терапия и последующая реабилитация потребуют длительного времени, тщательного выполнения врачебных назначений и упорства для достижения позитивного результата.
Консервативная терапия
Лечение остеомиелита позвоночника должно быть комплексным и комбинированным. Оно проводится под контролем анализов крови и включает следующие лекарственные средства:
- Антибиотики широкого спектра, способные проникать в костную ткань. Иногда необходима комбинация антимикробных препаратов из разных групп. Предпочтение отдается тем лекарствам, к которым чувствителен выделенный микроб. Обязательным условием эффективности является смена препарата каждые 10—15 дней, чтобы не было привыкания микрофлоры.
- Инфузионная терапия для снятия интоксикации — внутривенное капельное введение Гемодез, Реополиглюкин.
- Профилактика дисбактериоза — Лактобактерин, Бифидумбактерин.
- Нестероидные противовоспалительные средства для уменьшения воспаления и боли — короткие курсы Диклофенак, Мовалис.
- Витамины (Мильгамма, витамин C), иммуномодуляторы для стимуляции защитных сил.
Оперативное вмешательство
Хирургическая операция показана при неэффективности терапевтических мероприятий, проводимых в течение полугода. По медицинской статистике ее осуществляют каждому пятому пациенту с гнойным поражением пояснично-крестцового отдела. Широко применяются следующие манипуляции:
- ликвидация секвестров;
- установка дренажа для отхождения гноя.
Возможно использование металлических конструкций (штыри, пластины) для восстановления целостности кости опорно-двигательного аппарата.
Физиотерапевтические процедуры
Физиолечение показано не только на этапе консервативной терапии, но и в послеоперационный период. Лечить воспалительный процесс в позвоночных тканях на любом уровне можно с помощью следующих процедур:
- ЛФК с регулярным выполнением индивидуально подобранного комплекса упражнений;
- электрофорез с гормональными, сосудистыми и обезболивающими препаратами;
- применение лазера;
- магнитотерапия;
- массаж грудного и поясничного отделов (только при стойкой ремиссии).
Санаторно-курортное лечение
Пациентам, перенесшим воспалительное поражение позвоночника, необходима длительная реабилитация. Особенно она показана после операции.
Для восстановления функций позвоночного столба важно 1—2 раза в году посещать санатории и курорты с теплым и сухим климатом, где можно получать грязелечение, радоновые ванны и другие процедуры. Желательно это делать летом или весной, чтобы исключить риск переохлаждения.
Возможные осложнения
Гнойный спондилит часто приводит к следующим негативным последствиям:
- сепсис с образованием гнойных очагов в других органах;
- неврологические расстройства (парез конечностей, нарушения чувствительности);
- распространение гнойного воспаления на соседние вертебральные отделы.
Самым опасным осложнением остеомиелита является легочно-сердечная недостаточность с возможным летальным исходом. Поэтому так важно начать лечебный процесс вовремя.
Исход заболевания
Прогноз развития патологического процесса и возможности полной реабилитации зависит от многих факторов: возраст, сопутствующие заболевания, степень выраженности и распространенности остеонекроза, экстренное адекватное лечение. Большое значение имеет позитивный настрой пациента и помощь семьи.
Чтобы избежать операции, консервативная терапия должна быть начата в максимально ранние сроки от начала болезни. Но в любом случае процесс реабилитации является длительным, иногда он занимает от 1,5 до 2 лет.
Как избежать развития остеомиелита позвоночника
Для предотвращения воспалительных процессов в вертебральных структурах необходимо придерживаться следующих рекомендаций:
- ликвидация хронических очагов инфекции любой локализации;
- своевременное обращение к специалистам по поводу заболеваний и повреждений позвоночника;
- активный образ жизни;
- полноценное питание;
- отказ от алкоголя и наркотиков.
Ответы на вопросы
По каким жалобам можно заподозрить начало остеомиелита?
Нужно обращать внимание на боли в спине, ограничивающие подвижность и сопровождающиеся сильной интоксикацией.
Каковы отличительные признаки хронической формы патологии?
Основной чертой хронизации процесса является возникновение свища после прорыва гноя в мягкие ткани. При каждом обострении из него возобновляется отхождение гноя.
Можно ли победить остеомиелит с помощью методов народной медицины?
Нельзя уповать только на знахарские рецепты! Они могут быть лишь дополнением к основной терапии на стадии глубокой ремиссии.
Заключение
Развитие остеомиелита позвоночника может привести к инвалидности и несет угрозу для жизни. Экстренная врачебная консультация при появлении первых признаков недомогания и интенсивная комплексная терапия помогут избежать негативных последствий и сохранить здоровье.