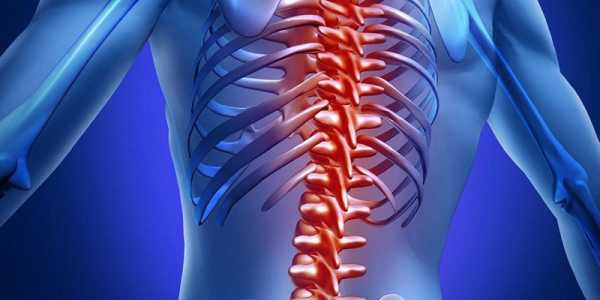
Воспалительные заболевания суставов и костей являются распространенной проблемой. Нередко патологический процесс поражает костно-мозговой канал. Остеомиелит может локализоваться в любом отделе опорно-двигательного аппарата и грозит многочисленными осложнениями, зачастую опасными для жизни. Чаще встречается у пожилых людей, но иногда развивается у детей, даже в период новорожденности. В основном недугу подвержены мужчины.
Содержание страницы
Что такое остеомиелит
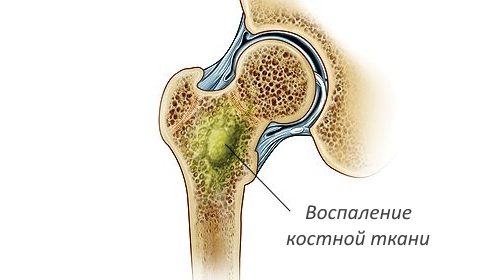
Остеомиелит — это гнойно-некротическое воспаление костного мозга острого или хронического характера, захватывающее компактное, губчатое вещество костей и надкостницу.
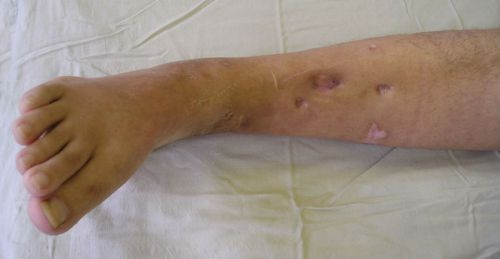 Заболевание вызывается различными патогенными микробами, поражающими кость. Происходит расплавление костных структур, некроз костного мозга. Гнойное воспаление захватывает мягкие ткани с образованием свищей или язв.
Заболевание вызывается различными патогенными микробами, поражающими кость. Происходит расплавление костных структур, некроз костного мозга. Гнойное воспаление захватывает мягкие ткани с образованием свищей или язв.
Патология отличается резистентностью к терапии, поэтому лечится длительно с применением интенсивной антибиотикотерапии, детоксикации, иммуномодуляторов. Иногда даже современные способы лечения бессильны остановить некроз костного мозга. Встает вопрос об оперативном вмешательстве.
По МКБ-10 заболевание имеет код М86.
Факторы, провоцирующие заболевание
Начало воспалительного процесса могут спровоцировать патогенные микроорганизмы, которые попадают в костную ткань с током крови, при открытых травмах или некорректных медицинских вмешательствах.
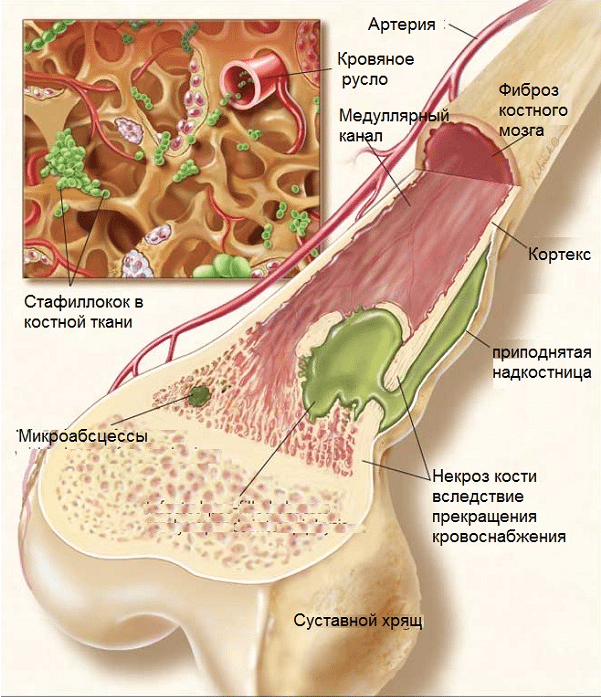
Наиболее частый возбудитель остеомиелита — золотистый стафилококк. Также острую форму патологии трубчатых костей вызывают стрептококки, синегнойная палочка. Эти же микробы являются причиной развития спицевой разновидности заболевания, который возникает при протезировании с нарушением правил антисептики.
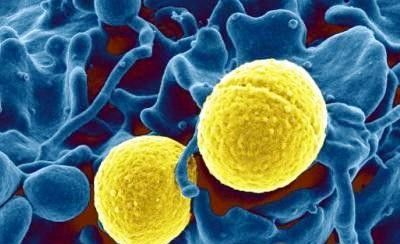
Воспаление костных структур позвоночника чаще вызывают грибы, микобактерии туберкулеза, кишечная палочка. Часто разрушение костей инициирует комбинация микроорганизмов.
Факторы, провоцирующие развитие остеомиелита:
- открытые переломы, огнестрельные повреждения костей;
- очаги хронической инфекции на фоне снижения иммунной защиты;
- заболевания крови, в том числе анемия, лейкоз;
- нарушение асептики при внутривенном введении лекарств, проведении гемодиализа;
- наличие ортопедических протезов;
- остеопороз;
- сердечно-сосудистая недостаточность в стадии субкомпенсации;
- сахарный диабет;
- нейротрофические процессы различной этиологии, в том числе нейропатии.
Механизм развития патологии
Патогенез остеомиелита является многоступенчатым. Внедрение микроба в костную ткань не всегда приводит к ее разрушению, но на фоне плохой иммунной защиты развивается воспаление и расплавление кости.
Остеомиелит обычно возникает в трубчатых костях верхних и нижних конечностей. Также часто происходит поражение костных тканей черепа, челюстей, тел позвонков и ребер.
Инфекционный процесс сопровождается образованием гнойного экссудата, что постепенно ведет к разрушению кости и образованию секвестров — некротизированных участков губчатого или компактного вещества. Зачастую на этом фоне формируется хронический очаг инфекции, микробы из которого могут быть занесены кровью в различные органы. Вид воспаления можно установить не только по клинике, но и по гистологическому анализу взятых тканей.
Классификация остеомиелита
В основу классификации положено несколько принципов.
Способ заражения
Различают следующие пути проникновения инфекции:
- гематогенный;
- посттравматический;
- одонтогенный.
Гематогенная форма — результат проникновения возбудителей гнойной инфекции в кость по кровеносным сосудам.
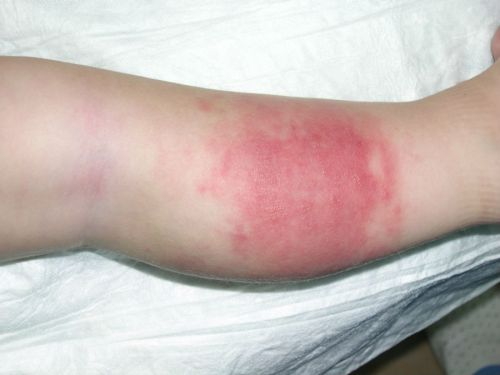
Посттравматический остеомиелит развивается как инфекционное осложнение переломов, огнестрельных ранений. Травматология трактует эту форму как паностит, так как инфекция поражает все костные слои — надкостницу, костную ткань и костно-мозговой канал.
Одонтогенный вариант — проникновение возбудителей из тканей зубов или парадонта в кости челюсти.
Локализация очагов
Патологический процесс может захватывать костную и хрящевую ткани любого отдела опорно-двигательного аппарата. Наиболее часто поражаются:
- трубчатые кости конечности;
- тела позвонков;
- ребра;
- челюстные структуры;
- кости черепа, чаще лобного отдела;
- суставные сочленения.
Характер течения
Заболевание любой этиологии может протекать в остром или хроническом варианте. Острая разновидность патологии возникает при первичном гнойном воспалении костного мозга. Отличается выраженными клиническими проявлениями.
Переход острой формы в хроническую происходит после прорыва гноя в мягкие ткани и образования свищей. Это сопровождается затуханием симптомов, склерозированием и деформацией костей, суставов.
Хронический остеомиелит характеризуется длительным течением, сменой периодов рецидивов и ремиссий.
Реже встречаются подострый и первично-хронический виды. Они отличаются неяркой клиникой, протекают без выраженной интоксикации, обычно наблюдаются в пожилом возрасте и на фоне снижения иммунитета. Характерно преобладание склеротических, а не воспалительных процессов в костно-суставных структурах.
Патоморфология или гистологические особенности
По результатам биопсии различают две основных разновидности болезни: флегмонозная и фиброзная.
Флегмонозный вид сопровождается обширным гнойным воспалением костномозгового канала с некрозом костного мозга. Это характерно для острого гематогенного или посттравматического остеомиелита.
Фиброзный — разрастание в костном мозге соединительной ткани, иногда полностью закрывающей спинно-мозговой канал. Часто наблюдается при первично-хронических формах заболевания.
Клинические проявления
Остеомиелит сопровождается различными симптомами, характер которых зависит от локализации, размера очага и степени воспаления.
Гематогенная форма
Заболевание протекает по-разному у детей и взрослых. Для ребенка, как правило, характерно поражение трубчатых костей конечностей. Клиника патологии сводится к следующим признакам:
- острое начало;
- выраженный болевой синдром при движениях и прикосновениях;
- проявления интоксикации;
- гнойное отделяемое из области поражения;
- фебрильная лихорадка.
При осмотре — местное повышение температуры кожи, отек и покраснение тканей над областью поражения, ограничение движений в конечности из-за болей.
Гематогенная инфекция у взрослых поражает в основном структуры позвоночника. Воспалительный процесс развивается в телах позвонков. Он напоминает хронический вариант болезни, так как начинается постепенно и имеет смазанную клиническую картину. Пациенты предъявляют следующие жалобы:
- дискомфорт и боли в определенном отделе позвоночника;
- усиление болевого синдрома при движениях;
- уменьшение объема движений в пораженном отделе;
- нарушение самочувствия — отсутствие аппетита, непостоянная лихорадка, раздражительность.
Особенности симптоматики хронического остеомиелита
Сопровождается сменой периодов обострения и ремиссий. Отличительный признак — наличие незаживающей язвы или периодически открывающегося свища.
При обострении появляются симптомы интоксикации, местного воспаления, ограничение движений в пораженной области. В стадии ремиссии пациента беспокоит непостоянный дискомфорт в конечности после нагрузок припухлость и покраснение кожи над очагом воспаления.
Инфекция протеза
Патология вызывается микробами, внесенными в организм с металлическими протезными приспособлениями.
Острая послеоперационная фаза болезни включает такие симптомы:
- лихорадка;
- интоксикация;
- отек, болезненность и покраснение кожи в прооперированной области.
При переходе инфекции в хроническую стадию пациента беспокоят дискомфорт и болезненность в области вживления протеза, непостоянные отек и покраснение кожи, ограничение движений в сочленении. Постепенно формируется свищ с периодическим отхождением гнойного экссудата.
Одонтогенный остеомиелит
Остеомиелит челюсти составляет более трети всех случаев воспаления костного мозга. Чаще разрушается нижняя челюсть, в основном болеют мужчины. Патология может быть обусловлена следующими причинами:
- стоматологические проблемы (кариес, пульпит, периодонтит);
- гематогенный занос микробов из очагов хронической инфекции (фурункулез, отит, гайморит, тонзиллит, сепсис новорожденных);
- травмы челюсти и зубов (перелом, огнестрельное ранение).
При острой форме у человека внезапно нарушается общее состояние, резко повышается температура, исчезает аппетит, нарушается сон. Если воспалительный процесс обусловлен больным зубом, пациенты жалуются на выраженные боли, которые постепенно распространяются на всю челюсть, отдают в висок и глаз.

При осмотре стоматолог определяет отечность слизистых в области больного зуба, его повышенную подвижность, выделение гноя из карманов десны, ощущается гнилостный запах изо рта.
Кроме того, пациент испытывает затруднения при открывании рта и глотании, иногда возникает одышка. Нередко наблюдаются чувствительные нарушения — онемение, дискомфорт, покалывание в области губ. Лицо часто становится асимметричным из-за отека и уплотнения мягких тканей в зоне воспаления. Региональные лимфоузлы увеличиваются, состояние значительно ухудшается.
Постепенно формируются свищевые отверстия, через которые выделяется гной, а иногда и костные секвестры. Хронизация процесса приводит к патологическим переломам костей челюсти, их выраженной деформации.
Посттравматическая форма
Патология при травме отличается быстрым ухудшением общего состояния на фоне выраженного нагноения раны. В месте повреждения отмечается отек, боли даже в состоянии покоя. Значительно повышается температура, в анализах крови — воспалительные изменения и анемия. При осмотре на ране виден налет серого цвета, позже появляются обильные грануляции.
Клиника поражения суставов выражается в значительном нарушении общего состояния и сильных болях. Суставная область отекает, движения в сочленении болезненны и резко ограничены.
Остеомиелит нижних конечностей обычно захватывает коленный, голеностопный или тазобедренный суставы. Иногда при этом процесс распространяется на кости стопы. Часто встречается остеомиелит таранной локализации. В первую очередь поражаются эпифизарные участки костей, составляющих сочленение.
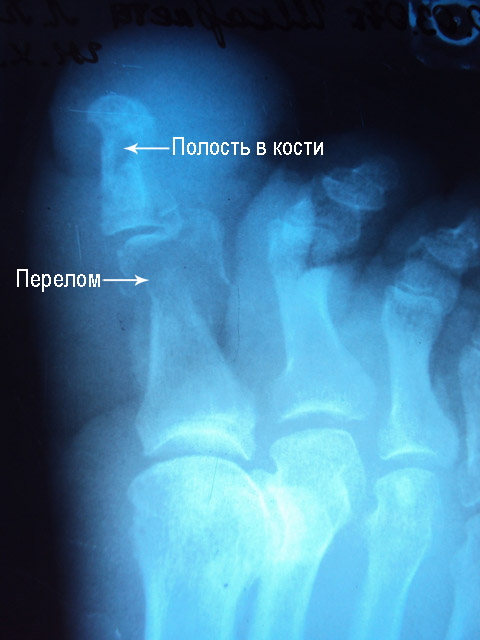
При воспалении одного сустава или кости говорят о локальной форме заболевания. В запущенных случаях развивается мультифокальный остеомиелит, когда патологический процесс разрушает сразу несколько суставов, часто весьма отдаленных друг от друга. Так, при поражении грудины воспаление захватывает не только контактные концы ребер, но и кисть, костные структуры пальцев.
Атипичные разновидности патологии
Остеомиелит Гарре выделен в особую форму, так как отличается следующими признаками:
- не воспалительные, а склерозирующие процессы;
- подострое развитие;
- субфебрильная температура;
- ночные боли и ограничение функции пораженной конечности;
- выраженный отек в области воспаления, сопровождающийся подчеркнутостью рисунка подкожных вен.
Остеомиелит Оллье и абсцесс Броди характеризуются вялым, но упорным течением, местными воспалительными проявлениями.
Как выявить заболевание
Диагностический алгоритм включает следующие методы обследования:
- Общий анализ крови — лейкоцитоз, увеличение СОЭ, сдвиг лейкоцитарной формулы влево.
- Иммунограмма — повышение титра антител к золотистому стафилококку (информативна при длительности болезни более 2 недель).
- Биопсия кости и костного мозга — определение патогенного микроба при культивировании и гистологическом исследовании.
- Гемокультура — выделение возбудителя из крови.
- Рентгенограмма — очаг поражения кости визуализируется не ранее 10—14 дня заболевания. Описание снимка включает воспалительные признаки, в запущенных случаях — образование секвестров.
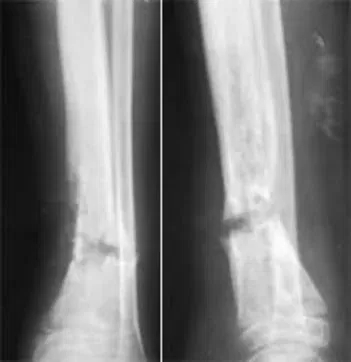
Для уточнения диагноза в спорных случаях проводятся компьютерная или магнитно-резонансная томография, радиоизотопное сканирование.
Диагностика остеомиелита челюсти основывается на жалобах пациента, результатах осмотра стоматолога, травматолога, рентгенологических и лабораторных данных.
Дифференциальная диагностика
Воспаление костей и костного мозга нужно дифференцировать от ряда схожих по клинике болезней. К ним относятся следующие заболевания:
- воспаления кожи и мышечных тканей;
- артрит;
- переломы;
- подагра;
- саркома мягких тканей.
При остеомиелите челюсти важно исключить периодонтит, периостит, воспаление гранулемы.
Возможные осложнения
Воспаление костного мозга чревато развитием негативных последствий, иногда угрожающих жизни человека или приводящих к инвалидности. Чаще всего встречаются следующие осложнения:
- костный абсцесс;
- секвестры;
- свищи;
- костная гранулема;
- хроническая флегмона костного мозга;
- патологический перелом;
- септический процесс;
- злокачественное перерождение;
- флегмона глазного яблока;
- тромбофлебит лицевых и шейных сосудов;
- синусит.
Прогноз
Вылечить воспаление костного мозга даже при своевременной и адекватной комплексной терапии очень сложно.
Результаты медикаментозной терапии остеомиелита непредсказуемы, особенно если она не сопровождается хирургической санацией. При самом удачном стечении обстоятельств заживление длится не менее двух месяцев.
Болезнь опасна переходом в хроническую форму с частыми рецидивами, протекание которых становится все более фатальным и может привести к смерти. Иногда благоприятный прогноз гарантирован полным удалением пораженной кости или сустава. При хроническом вялом процессе в области суставов часто единственным выходом является эндопротезирование.
Заключение
Причинные факторы, особенности клинического течения остеомиелита очень разнообразны. Это заболевание относится к опасным для жизни, поэтому так важна всесторонняя и качественная диагностика. Своевременное обращение к специалисту и комплексное лечение помогут вернуть здоровье.