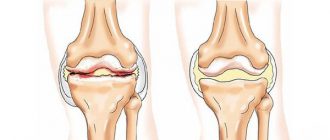
 Распространенность ревматоидного артрита среди взрослого населения, согласно разным данным, от 0,4 до 1,3%. Для детей характерны следующие отличия:
Распространенность ревматоидного артрита среди взрослого населения, согласно разным данным, от 0,4 до 1,3%. Для детей характерны следующие отличия:
- более низкая частота встречаемости (около 0,05%);
- страдают в основном дети дошкольного возраста, 50% из которых – младше 5 лет;
- характерно поражение крупных суставов.
Ревматоидный артрит, возникающий у детей и подростков, называют также ювенильным ревматоидным артритом (ЮРА). Это заболевание неизвестной этиологии, имеющее сложный аутоиммунный патогенез, характеризующееся преимущественным поражением суставов и хроническим прогрессирующим течением.
Содержание страницы
Причины ювенильного ревматоидного артрита
Причины возникновения ювенильного ревматоидного артрита остаются спорными. Большое внимание уделяется инфекционной теории возникновения заболевания, так как у многих пациентов обнаруживаются хронические очаги инфекций.
Отмечена связь артрита перенесенными болезнями бактериальной этиологии (стрептококки, стафилококки и другие микроорганизмы), вирусной, микоплазменной. Однако достаточно убедительных данных в пользу этой теории нет, поэтому ювенильный ревматоидный артрит считается полиэтиологичным заболеванием (т.е. вызванным сочетанием нескольких факторов), а в основе патологических изменений лежат нарушения иммунного ответа организма (наличие определённых типов антигенов HLA-системы), повышенная чувствительность к отдельным факторам внешней среды.
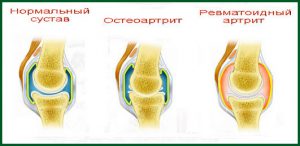
 Также определенное значение имеют пол, возраст и этническая принадлежность. Предполагается влияние генетических факторов на возникновение болезни, так как при наличии ревматоидного артрита у родственников, риск заболеть повышается в два раза.
Также определенное значение имеют пол, возраст и этническая принадлежность. Предполагается влияние генетических факторов на возникновение болезни, так как при наличии ревматоидного артрита у родственников, риск заболеть повышается в два раза.
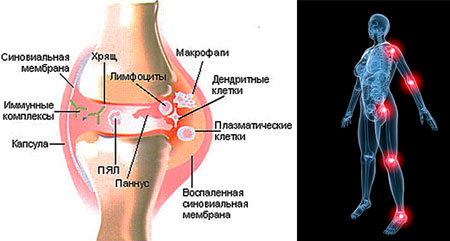
При возникновении ювенильного ревматоидного артрита в первую очередь поражается синовиальная оболочка сустава. Считается, что в результате воздействия какого-то антигена, организм начинает вырабатывать измененные антитела, которые воспринимаются собственной иммунной системой как чужеродные (аутоантигены). В результате клетки синовиальной оболочки сустава синтезируют антитела, направленные против них. Они называются ревматоидными факторами. Соединяясь с аутоантигенами, ревматоидные факторы образуют иммунные комплексы, которые способствуют выделению ряда биологически активных веществ, расширению сосудов, миграции тромбоцитов и лейкоцитов полость сустава.
Перечисленные реакции приводят к выбросу ферментов, разрушающих суставную ткань (протеолитические ферменты), и медиаторов воспаления. Причем, процесс носит цепной и циклический характер, выделение новых веществ способствует дальнейшему синтезу новых аутоантигенов и ревматоидных факторов.
Таким образом, в суставах происходят следующие изменения:
- синовит с повышением количества внутрисуставной жидкости;
- дистрофия и деструкция суставного хряща;
- фиброз и склероз капсулы сустава, образование спаек;
- формирование костного анкилоза.
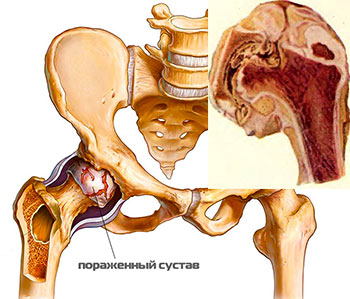 Ревматоидный артрит становится причиной полной неподвижности в суставе, и приводит к утрате трудоспособности и инвалидности. У детей заболевание приводит к нарушению роста костей из-за изменений в ядрах окостенения (более раннее созревание). Возникновение коксита (артрита тазобедренного сустава) часто ведет к асептическому некрозу головки бедренной кости.
Ревматоидный артрит становится причиной полной неподвижности в суставе, и приводит к утрате трудоспособности и инвалидности. У детей заболевание приводит к нарушению роста костей из-за изменений в ядрах окостенения (более раннее созревание). Возникновение коксита (артрита тазобедренного сустава) часто ведет к асептическому некрозу головки бедренной кости.
Иммунные комплексы не только долго сохраняются в суставе, но и попадают с током крови в различные органы, где они вызывают схожие изменения. В их основе – поражение мелких артерий (васкулит). Возможны следующие реакции:
- поражение печени (амилоидоз, воспаление и склероз в портальных трактах, дистрофия и некроз паренхимы);
- эписклерит (воспаление соединительной ткани между конъюнктивой и склерой глаза);
- появление трофических язв на голенях;
- поражение сердца (миокардит и перикардит);
- патология плевры и легких (плеврит, пневмосклероз, легочный артериит);
- поражение почек (гломерулонефрит или межуточный нефрит, амилоидоз);
- патология желудочно-кишечного тракта (как результат генерализованного амилоидоза во многих органах).
Симптомы ювенильного ревматоидного артрита
Начальным и, часто, основным проявлением заболевания является артрит. Для него характерны:
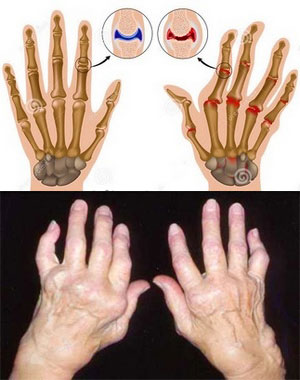
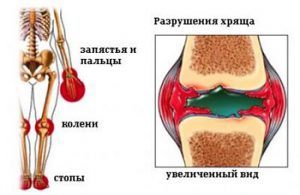
- появление болезненности и припухлости в области одного сустава (характерно поражение крупных суставов, чаще всего – коленного или голеностопного), а через 1-3 месяца в процесс вовлекается другой сустав с противоположной стороны (воспаление протекает симметрично);
- ограничение движений в суставе, особенно характерно наличие «утренней скованности»;
- вынужденное положение: ребенок щадит воспаленный сустав из-за болезненности;
- деформация сустава из-за отека, а в последующем – из-за деструкции тканей: коленные суставы обычно приобретают шаровидную форму, мелкие (например, лучезапястные или межфаланговые суставы пальцев) – веретенообразную;
- могут возникать «суставные шумы» при движениях, больше всего напоминающие «хруст снега»;
- вовлечение в процесс вспомогательного аппарата сустава: бурсит и тендовагинит.
 В активной стадии заболевания боль в суставе может быть настолько выраженной, что ее вызывает даже легкое прикосновение. Постепенно описанные изменения нарастают, ограничение подвижности в суставах увеличивается, атрофируются окружающие мышцы.
В активной стадии заболевания боль в суставе может быть настолько выраженной, что ее вызывает даже легкое прикосновение. Постепенно описанные изменения нарастают, ограничение подвижности в суставах увеличивается, атрофируются окружающие мышцы.
Особенно характерна дистрофия для мышц, расположенных ниже воспаленного сустава.
Исходом воспалительного процесса является образование контрактур и деформаций, ведущие к вывихам и подвывихам сустава, неподвижности.
Другие симптомы ювенильного ревматоидного артрита:
- общее истощение, слабость, анемия;
- лихорадка: от умеренно выраженной до высокой, преимущественно в утренние часы, сопровождается потливостью;
- боли в мышцах и суставах, усиливающиеся на фоне высокой температуры;
- сыпь пятнистая и/или пятнисто-папулёзная (в виде узелков), реже – геморрагическая (т.е. в виде кровоизлияний в кожные покровы) или уртикарная (в виде волдырей): расположена линейно, не зудит, высыпания кратковременные, усиливаются на высоте лихорадки, преимущественно локализуются в области суставов, на лице, на боковых поверхностях туловища, ягодицах и конечностях;
- лимфоаденопатия: увеличение лимфоузлов практически всех групп до 4-6 см в диаметре, они, как правило, подвижные, безболезненные, не спаянные между собой или с подлежащими тканями, мягко- или плотноэластичной консистенции;
- васкулиты: ладонный, реже – подошвенный, капилляриты, локальные ангионевротические отёки (чаще в области кисти), цианоз ладоней и стоп), «мраморная» окраска кожи;
- серозиты: перикардит, плеврит, реже – перигепатит, периспленит и серозный перитонит (может сопровождаться болями в животе различного характера), в серозных полостях при этом может обнаруживаться небольшое количество жидкости;
- увеличение печени и селезенки (гепатоспленомегалия), при этом они безболезненные, с острым краем, плотноэластичной консистенции;
- поражение внутренних органов (висцериты).
В зависимости от наличия или отсутствия поражения органов, выделяют различные клинические формы заболевания.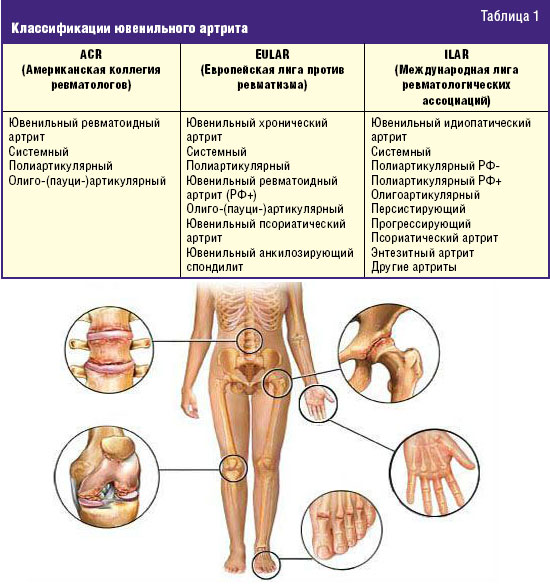
Стадии, течение, функциональные классы
Варианты течения ювенильного ревматоидного артрита следующие:
- быстро прогрессирующее;
- умеренно прогрессирующее;
- медленно прогрессирующее.
 Медленно прогрессирующим течением может характеризоваться суставная форма ювенильного ревматоидного артрита с поражением 2-3 суставов и отсутствием активности по данным лабораторных исследований. Суставная форма с поражением большого количества суставов и суставно-висцеральная отличаются быстрым прогрессированием процесса и рано приводят к возникновению анкилозов и необратимых изменений во внутренних органах.
Медленно прогрессирующим течением может характеризоваться суставная форма ювенильного ревматоидного артрита с поражением 2-3 суставов и отсутствием активности по данным лабораторных исследований. Суставная форма с поражением большого количества суставов и суставно-висцеральная отличаются быстрым прогрессированием процесса и рано приводят к возникновению анкилозов и необратимых изменений во внутренних органах.
При бурном развитии процесса возможно формирование амилоидоза. Особенно это характерно для аллергосептического синдрома. Чаще всего амилоидоз затрагивает почки. Об этом будут свидетельствовать такие изменения, как протеинурия (появление белка в моче), увеличение содержания холестерина и липопротеидов в крови. Позже могут присоединяться другие признаки хронической почечной недостаточности: азотемия (увеличение содержания мочевины и мочевой кислоты в крови) и отеки.
Амилоидоз может затрагивать и другие органы: кишечную стенку, печень, селезенку, сердце и кровеносные сосуды.
Выделяют следующие степени активности заболевания:
- Высокая (III степень).
- Средняя (II степень).
- Низкая (I степень).
- Ремиссия (0 степень).
 Ремиссия ювенильного ревматоидного артрита должна соответствовать следующим критериям (5 из 6 должны присутствовать не менее 2 месяцев):
Ремиссия ювенильного ревматоидного артрита должна соответствовать следующим критериям (5 из 6 должны присутствовать не менее 2 месяцев):
- продолжительность утренней скованности < 15 минут;
- отсутствие болей;
- отсутствие слабости;
- отсутствие ограничения подвижности суставов или болей при движении;
- отсутствие отёка мягких тканей и выпота в полость сустава;
- СОЭ < 15 мм/ч.
В зависимости от степени потери функций конечностей, выделяют следующие функциональные классы ювенильного ревматоидного артрита:
- I класс: полностью сохранены профессиональная деятельность (учёба в школе) и самообслуживание (одевание, принятие пищи, уход за собой и т.д.).
- II класс: умеренное ограничение профессиональной деятельности, но полное сохранение самообслуживания.
- III класс: лишение способности выполнять профессиональную деятельность и умеренное ограничение самообслуживания.
- IV класс: утрата возможности самообслуживания и необходимость постороннего ухода.
Диагностика заболевания
Врач заподозрит наличие ювенильного ревматоидного артрита на основании характерной клинической картины и данных осмотра пациента. Далее он назначит необходимые лабораторные и инструментальные методы исследования, консультации узких специалистов.
В зависимости от степени выраженности изменений по результатам лабораторных и инструментальных методов исследования, можно оценить объем патологического процесса и его активность.
План обследования ребенка при подозрении на наличие ювенильного ревматоидного артрита:
- Осмотр специалиста.
- Лабораторные исследования:
- общий и биохимический анализы крови;
- тест на прокальцитонин;
- посевы крови и мочи на стерильность;
- мазок из зева и носа на микрофлору;
- коагулограмма;
- пункция костного мозга;
- иммунологические показатели;
- серологические исследования на обнаружение сальмонелл, шигелл, иерсиний, бруцелл, хламидий, токсоплазм, токсокар, трихинелл, а также респираторных, герпетических вирусов, Эпштейн-Барр вируса, вирусов гепатита В и С, ЦМВ, ВИЧ.
- Инструментальные исследования: ЭКГ, ЭхоКГ, УЗИ органов брюшной полости и почек, рентгенография органов грудной клетки, позвоночника и поражённых суставов (по показаниям – МРТ и сцинтиграфия структур опорно-двигательного аппарата).
- Консультации окулиста (с осмотром глазных сред со щелевой лампой), ЛОР-врача.
В лабораторных анализах могут обнаруживаться следующие изменения:
- в общем анализе крови: резкое ускорение СОЭ (до 50-80 мм/ч); повышение количества лейкоцитов (особенно при аллергосептическом синдроме) с увеличением палочкоядерных нейтрофилов, анемия (при длительном течении заболевания), тромбоцитоз;
- биохимический анализ крови: увеличение содержания серомукоида, дифениламиновая реакция;
- иммунологические исследования: повышение С-реактивного белка, увеличение содержания иммуноглобулинов классов M и G в крови, снижение уровня комплемента, выявление ревматоидного фактора, иногда – положительный АНФ;
- специальные методы исследования: выявление HLADR4-антигена, HLA A2, HLA В27.
 Ревматоидный фактор чаще выявляется при ревматоидном артрите у взрослых, у детей он обнаруживается лишь в ¼ случаев. Поэтому по своим иммунологическим характеристикам различают ювенильный ревматоидный артрит:
Ревматоидный фактор чаще выявляется при ревматоидном артрите у взрослых, у детей он обнаруживается лишь в ¼ случаев. Поэтому по своим иммунологическим характеристикам различают ювенильный ревматоидный артрит:
- с наличием ревматоидного фактора (серопозитивный вариант);
- без ревматоидного фактора (серонегативный вариант).
У части больных лабораторные показатели могут находиться в пределах нормы.
Степень активности ювенильного ревматоидного артрита может определяться по лабораторным показателям:
- 0 степень: СОЭ до 12 мм/ч, C-реактивный белок – норма;
- I степень: СОЭ 13-20 мм/ч, C-реактивный белок слабо повышен («+»);
- II степень: СОЭ 21-39 мм/ч, C-реактивный белок повышен умеренно («++»);
- III степень: СОЭ 40 мм/ч и более, C-реактивный белок резко повышен («+++», «++++»).
Инструментальные методы диагностики:
- Рентгенография пораженных суставов. По полученным данным различают следующие стадии патологического процесса:
- I стадия: остеопороз в области эпифизов.
- II стадия: происходит разволокнение хряща, суживается суставная щель, появляются единичные эрозии.
- III стадия: возникает деструкция хряща и костной ткани, формируются костно-хрящевые эрозии, подвывихи в суставах.
- IV стадия: критерии III стадии + фиброзный или костный анкилоз.
У детей реже отмечаются грубые изменения в костной ткани, чем у взрослых. Обнаруживаются ранние сроки окостенения ядер, увеличение размеров эпифиза на пораженной стороне.
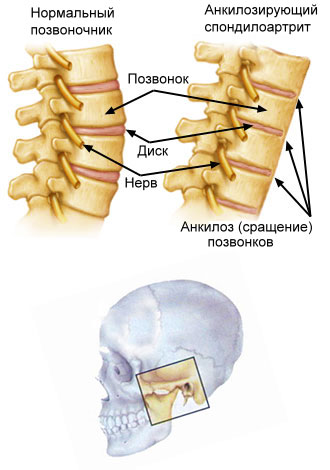
Часто выявляется поражение шейного отдела позвоночника, о чем свидетельствуют сужение суставной щели атланто-окципитального сочленения, уменьшение высоты тел позвонков, слияние позвонков С1-С3.
Перечисленные структурные изменения в суставах развиваются в течение первых 6 месяцев болезни с формированием анкилозов в мелких суставах запястья уже к концу первого года заболевания.
- ЭКГ и ЭхоКГ для выявления миоперикардита. На ЭКГ могут регистрироваться признаки перегрузки отделов сердца, нарушения процессов реполяризации миокарда. По данным ЭхоКГ: увеличение полости левого желудочка, снижение фракции выброса, гипокинезия задней стенки левого желудочка и/или межжелудочковой перегородки, признаки относительной недостаточности митрального и/или трикуспидального клапанов, повышение давления в лёгочной артерии, сепарация листков перикарда и/или наличие свободной жидкости в полости перикарда.
- Рентгенография органов грудной клетки: при поражении сердца – увеличение размеров тени сердца, усиление легочного рисунка и очаговые тени. При поражении легких могут быть усиление и деформация лёгочного рисунка, тяжистые уплотнения и ячеистые просветления (картина «сотового» лёгкого).
- УЗИ органов брюшной полости и почек выявляет возможные изменения во внутренних органах.
Диагностическими критериями ювенильного ревматоидного артрита являются:
Клинические признаки:
- артрит длительностью 3 месяца и более;
- поражение второго сустава, возникающее через 3 месяца и позже;
- симметричность поражения мелких суставов;
- контрактуры;
- тендосиновиты или бурситы;
- атрофия мышц;
- утренняя скованность;
- специфическое поражение глаз;
- ревматоидные узелки;
- выпот в полости сустава.
Рентгенологические признаки:
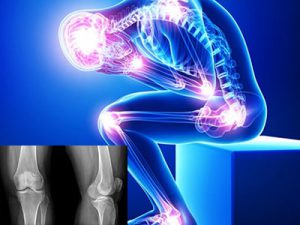
- остеопороз, мелкокистозные перестройки костной структуры эпифизов;
- сужение суставных щелей, костные эрозии, анкилозы суставов;
- нарушение роста костей;
- поражение шейного отдела позвоночника.
Лабораторные признаки:
- наличие ревматоидного фактора;
- положительные данные биопсии синовиальной оболочки.
Оценка проводится следующим образом: 3 признака – вероятный ювенильный ревматоидный артрит, 4 признака – определенный, 8 признаков – классический.
Формы ювенильного ревматоидного артрита у детей
В зависимости от наличия или отсутствия сопутствующего поражения внутренних органов, выделяют следующие формы ювенильного ревматоидного артрита:
- суставная (примерно 2/3 случаев);
- суставно-висцеральная (системная).
Суставная форма ювенильного ревматоидного артрита
В зависимости от количества пораженных суставов, различают:
- моноартрит – поражен один сустав, что при ювенильном ревматоидном артрите встречается редко (обычно это артрит коленного сустава);
- олигоартрит – в процесс вовлечены 2-4 сустава (наиболее часто – коленные и тазобедренные, реже – межфаланговые суставы пальцев ног и рук, плюсне- и пястнофаланговые);
- полиартрит – поражение более чем 4 суставов (все суставы конечностей, шейный отдел позвоночника, грудинно-ключичные сочленения, височно-нижнечелюстные суставы).
При суставной форме ювенильного ревматоидного артрита могут присутствовать и другие симптомы заболевания:
- умеренная лихорадка;
- увеличение лимфоузлов;
- вегетативные расстройства.
Чем больше суставов вовлечено в патологический процесс, тем ярче выражены симптомы заболевания.
Суставная форма может протекать с поражением глаз или без него.
Суставно-висцеральная форма ювенильного ревматоидного артрита (системный вариант ювенильного ревматоидного артрита)
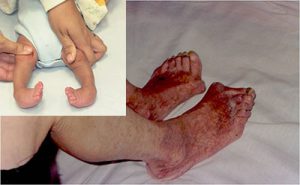 Характеризуется более тяжелым течением из-за вовлечения внутренних органов в воспалительный процесс. Диагноз системной формы устанавливается при наличии артрита, сопровождающегося лихорадкой в течение 2 недель в сочетании с двумя и более нижеперечисленными признаками:
Характеризуется более тяжелым течением из-за вовлечения внутренних органов в воспалительный процесс. Диагноз системной формы устанавливается при наличии артрита, сопровождающегося лихорадкой в течение 2 недель в сочетании с двумя и более нижеперечисленными признаками:
- сыпь;
- серозит;
- генерализованная лимфаденопатия;
- гепатомегалия и/или спленомегалия.
В зависимости от особенностей клинической картины выделяют:
- синдром Стилла;
- аллергосептический синдром (Висслера – Фанкони);
- поражения отдельных органов.
Синдром Стилла
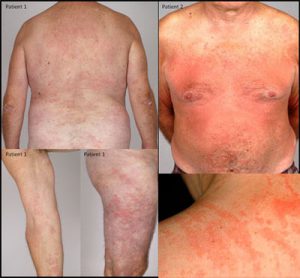
- острое начало с лихорадкой, резкой слабостью, увеличением лимфоузлов, часто – аллергическими высыпаниями на коже;
- тяжелый полиартрит с характерным вовлечением в процесс шейного отдела позвоночника и мелких суставов;
- поражение печени и селезенки;
- быстро развиваются атрофия мышц, дистрофия, анемия, в процесс вовлекаются новые органы.
Это наиболее тяжелая форма ювенильного ревматоидного артрита. Из-за резких болей в пораженных суставах и слабости дети практически обездвижены, занимают вынужденное положение. Затрагивается сердце (чаще с развитием миокардита или перикардита), аорта, органы дыхания и плевра.
Синдром Стилла быстро прогрессирует и часто рецидивирует. Во внутренних органах после заболевания остается фиброз, а в суставах – деформации и костные анкилозы.
Аллергосептичесий синдром (Висслера–Фанкони)
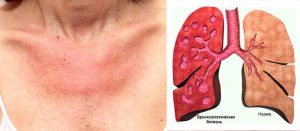
- острое начало с высокой лихорадки (держится от 2 недель до 3 месяцев), озноба и потливости, аллергические высыпания (могут быть различного вида);
- боли в суставах без каких-либо значительных изменений в них (другие признаки артрита могут появляться спустя несколько месяцев или даже лет от начала заболевания);
- поражение сердца (миоперикардит): боли в левой половине груди, беспокойство, чувство нехватки воздуха, одышка, вынужденное положение в кровати, ощущение сердцебиения, бледность или цианоз (синюшность) кожных покровов;
- поражение легких (плевропневмонит, фиброзирующий альвеолит ): одышка и цианоз, кашель (вначале – сухой, затем – влажный малопродуктивный), хрипы в легких, утомляемость.
Поражение отдельных органов (висцериты):
- обычно характеризуются подострым или первично-хроническим течением;
- в процесс вовлекается небольшое количество суставов (обычно не более 6), рано развиваются фиброзные изменения;
- поражение одного или нескольких внутренних органов: перикардит, плеврит, поражение легких, приводящее к их фиброзу.
Как вариант висцерита, возможно изолированное поражение глаз (обычно – в виде увеита или иридоциклита) с минимальными проявлениями артрита или без них. Заболевание может приводить к лентовидной дистрофии роговицы, катаракте, ведущим к снижению зрения или слепоте.
Лечение ювенильного ревматоидного артрита
Основными целями лечения ювенильного ревматоидного артрита являются: подавление воспалительной и иммунологической активности заболевания, купирование системных проявлений и суставного синдрома, сохранение функциональной способности суставов, достижение ремиссии.
Лечение включает следующие мероприятия:
- Немедикаментозные методы.
- Лекарственные средства.
- Хирургическое вмешательство.
Немедикаментозное лечение ювенильного ревматоидного артрита:

- ограничение двигательной активности в период обострения, при этом полная иммобилизация противопоказана, т.к. способствует развитию контрактур, атрофии мышц, усугублению остеопороза и развитию анкилозов;
- лечебная физкультура для устранения сгибательных контрактур и восстановления мышечной массы, умеренные физические упражнения, плавание и прогулки;
- бег, прыжки и активные игры противопоказаны;
- сохранение прямой осанки при ходьбе и сидении, сон на жёстком матрасе и тонкой подушке;
- исключение психоэмоциональных нагрузок, пребывания на солнце;
- диета с ограничением потребления углеводов и жиров (белковая диета), употребление пищи с повышенным содержанием кальция и витамина D3 для профилактики остеопороза;
- при поражении тазобедренных суставов: тракционные процедуры на поражённую конечность (после предварительной консультации ортопеда), хождение на костылях (в период коксита и асептического некроза головки бедренной кости передвижение больного без костылей противопоказано);
- статические (шины, лонгеты, стельки) и динамические ортезы (лёгкие съёмные аппараты);
- при выраженном остеопорозе в грудном и поясничном отделах позвоночника – ношение корсета или реклинирующей системы, при поражении суставов шейного отдела – головодержателя (мягкого или жёсткого).
Медикаментозное лечение ювенильного ревматоидного артрита:
- нестероидные противовоспалительные средства (диклофенак, нимесулид, мелоксикам);
- глюкокортикостероиды (метилпреднизолон, бетаметазон, триамцинолон);
- иммуносупрессанты (метотрексат, циклоспорин, лефлуномид);
- генноинженерные биологические препараты (ритуксимаб, инфликсимаб, сульфасалазин);
- другие средства (анальгетики, антигистаминные препараты, иммуноглобулин, антибактериальная и противогрибковая терапия, дезаггреганты, антикоагулянты, активаторы фибринолиза и другие) – по показаниям.
Выбор лекарственных препаратов, а также их доза, длительность терапии определяется квалифицированным специалистом с учетом возраста ребенка, тяжести заболевания, а также индивидуальных противопоказаний.
Хирургическое лечение ювенильного ревматоидного артрита:
- протезирование суставов;
- тенотомия;
- капсулотомия.
Показания к хирургическому вмешательству:
- тяжёлые деформации суставов, значительное ограничение движений;
- анкилозы;
- асептический некроз головки бедренной кости;
- выраженные контрактуры, не поддающиеся медикаментозному и консервативному ортопедическому лечению.
Прогноз и профилактика
При системном варианте ювенильного ревматоидного артрита прогноз благоприятен у половины детей. Может наступить ремиссия продолжительностью от нескольких месяцев до нескольких лет. Но рецидив может возникнуть спустя годы после стойкой ремиссии. У 1/3 больных отмечается непрерывно рецидивирующее течение.
 Наиболее неблагоприятный прогноз при упорной лихорадке с тромбоцитозом и длительной системной гормональной терапией. В этом случае часто развивается тяжёлый деструктивный артрит, амилоидоз, тяжёлая функциональная недостаточность.
Наиболее неблагоприятный прогноз при упорной лихорадке с тромбоцитозом и длительной системной гормональной терапией. В этом случае часто развивается тяжёлый деструктивный артрит, амилоидоз, тяжёлая функциональная недостаточность.
Ювенильный ревматоидный артрит при несвоевременной диагностике и терапии может быстро приводить к тяжелым нарушениям в опорно-двигательной системе, что ведет к инвалидности уже в детском возрасте.
Начавшись в рано, заболевание может стать причиной задержки роста и даже вторичного нанизма (карликовости), что бывает источником психической травмы для ребенка.
Кроме того, результатом суставно-висцеральных форм ювенильного ревматоидного артрита становятся такие осложнения, как амилоидоз почек и других внутренних органов, сердечно-легочная недостаточность, развитие тяжелых инфекционных осложнений (бактериальный сепсис, генерализованные вирусные инфекции) и синдрома активации макрофагов (гемафагоцитарный синдром). Последний характеризуется резким ухудшением состояния, выраженной лихорадкой, полиорганной недостаточностью, геморрагической сыпью, кровоточивостью слизистых оболочек, нарушением сознания (вплоть до комы), лимфоаденопатией, гепатоспленомегалией, гематологическими сдвигами (тромбоцитопенией, лейкопенией, замедлением СОЭ), гипертриглицеридемией и увеличением трансаминаз.
Специфической профилактики ювенильного ревматоидного артрита не существует. К общим мерам относятся:
- наблюдение за детьми с измененной реактивностью;
- санация очагов хронической инфекции;
- общие оздоровительные мероприятия.
Для предупреждения рецидивов ювенильного ревматоидного артрита проводится диспансерное наблюдение за пациентами.