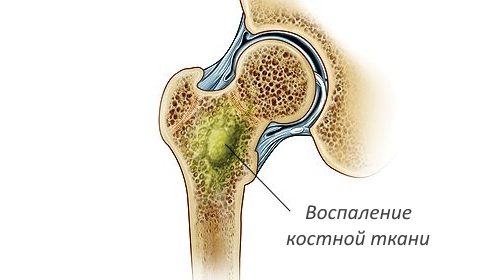
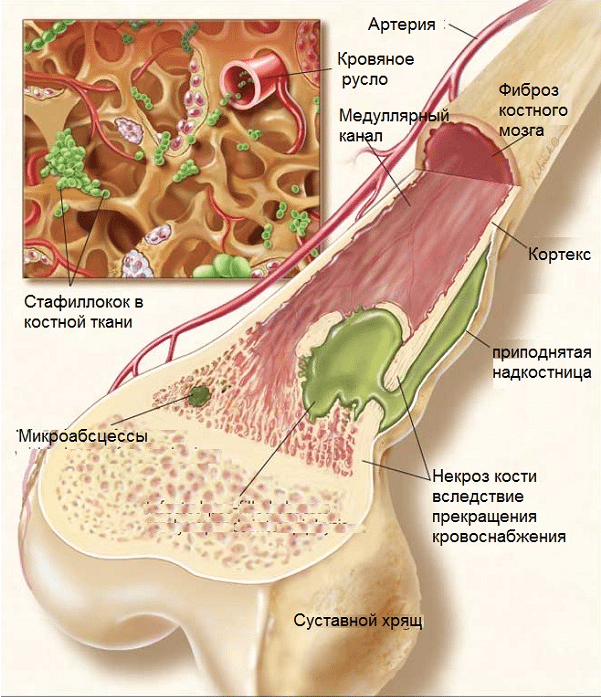
Остеомиелит – это гнойно-некротическое поражение кости и костного мозга, окружающих мягких тканей, которое вызывается пиогенными или специфическими микроорганизмами.
Содержание страницы
Классификация остеомиелита
По этиологии различают:
- неспецифический остеомиелит (вызывается гноеродными микроорганизмами);
- специфический остеомиелит (вызывается специфической микрофлорой).
По способу проникновения инфекции в костную ткань, различают:
- эндогенный остеомиелит (возбудитель попадает в костную ткань из других очагов воспаления в организме гематогенно, лимфогенно или контактно);
- экзогенный остеомиелит (инфекция попадает в костную ткань извне – при травмах, открытых переломах, хирургических манипуляциях).
В зависимости от течения заболевания, остеомиелит может быть:
- острым;
- хроническим (вторичным);
- первично-хроническим (склерозирующий остеомиелит Гарре, альбуминозный остеомиелит Оллье, абсцесс Броди, туберкулезный, сифилитический и некоторые другие формы остеомиелита).
Острые процессы в основном возникают у детей. Причем, около 30% из них заболевают в возрасте младше 1 года. Чаще поражаются длинные трубчатые кости, реже – плоские и короткие. Возможно возникновение сразу многих очагов поражения.
Этиология и патогенез
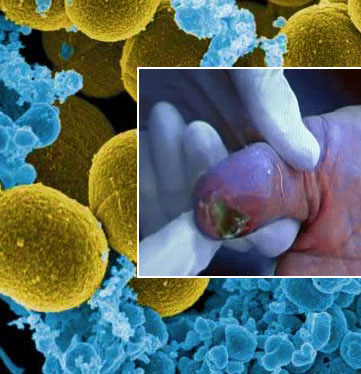 Причиной возникновения неспецифического остеомиелита могут быть любые микроорганизмы, но чаще всего (в 90 % случаев) заболевание вызывается золотистым стафилококком. Реже причиной болезни становятся стрептококки, анаэробная и граммотрицательная флора, грибковая инфекция.
Причиной возникновения неспецифического остеомиелита могут быть любые микроорганизмы, но чаще всего (в 90 % случаев) заболевание вызывается золотистым стафилококком. Реже причиной болезни становятся стрептококки, анаэробная и граммотрицательная флора, грибковая инфекция.
Патогенная флора может попадать при инфекционном артрите в костную ткань контактным путем. Наиболее часто остеомиелит возникает при гнойном артрите суставов кисти. Также возбудитель может проникать через кровоток (гематогенно) из других очагов инфекции в организме и из окружающей среды – при проникающих ранениях (травмы, переломы, хирургические манипуляции).
Возможна и обратная ситуация: первично возникает остеомиелит, затем инфекция распространяется на сустав и вызывает артрит. Чаще такое течение процесса встречается у детей. Возможно формирование обширных периостальных абсцессов. Характерная локализация: голень, плечевая кость, бедро, позвоночник, височно-нижнечелюстной сустав.
Специфические формы остеомиелита могут развиваться при туберкулезном, сифилитическом, бруцеллезном процессах.
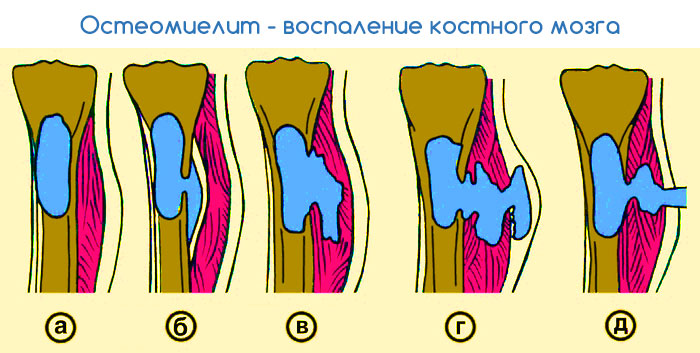
После попадания инфекции в ткани, в них возникает воспалительный  процесс. Выделяются различные вещества, разрушающие кость. Гной распространяется по кровеносным сосудам, возникает секвестрация. Если воспаление ограничивается краевой зоной – формирующиеся грануляции могут предотвращать дальнейшее распространение инфекции. В это время организм пытается создать новую костную ткань.
процесс. Выделяются различные вещества, разрушающие кость. Гной распространяется по кровеносным сосудам, возникает секвестрация. Если воспаление ограничивается краевой зоной – формирующиеся грануляции могут предотвращать дальнейшее распространение инфекции. В это время организм пытается создать новую костную ткань.
При нарушении процессов регенерации заболевание может приобретать хроническое течение с образованием длительно существующих свищей. Это происходит примерно у 1/3 больных, преимущество пожилого возраста с тяжелыми сопутствующими заболеваниями. Хронический остеомиелит может приводить к деформациям кости и патологическим переломам.
Атипичные формы, как правило, характеризуются вялым течением и преобладанием процессов склерозирования кости.
Симптомы остеомиелита
Проявления заболевания могут различаться в зависимости от возраста пациента, особенностей инфекционного агента и сопутствующей патологии.
Учитывая преобладание тех или иных проявлений болезни, различают три формы острого остеомиелита:
Септико-пиемическая
- острое начало заболевания с подъема температуры выше 39°С, слабости, озноба, головной боли, рвоты, расстройства сознания и других проявлений интоксикации;
- в течение первых 2 суток появляются выраженные боли в месте воспаления;
- возникает болевая контрактура (вынужденное положение и невозможность выполнения движений из-за резкой болезненности), полное ограничение активных и практически полное – пассивных движений, боль усиливается при прикосновении к месту воспаления;
- резкий отек окружающих мягких тканей, нарастающий по мере прогрессирования заболевания, кожа становится красной, с выраженным сосудистым рисунком, теплая на ощупь.
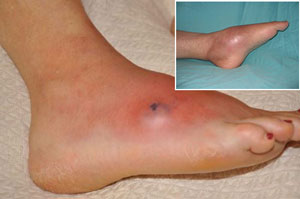
Местная
При этом варианте преобладают местные проявления остеомиелита (боль, отек, ограничение движений). Симптомы интоксикации могут быть выражены незначительно или отсутствовать.
Токсическая (адинамическая)
Эта форма встречается редко и характеризуется бурным течением процесса с развитием септического состояния. Прогноз при таком варианте часто бывает неблагоприятным.
Если остеомиелит возник первично, то сопутствующий ему артрит развивается достаточно быстро. Он вначале может носить серозный характер, затем – гнойный. Часто над местом воспаления формируются флегмоны. При обширном поражении костной ткани могут возникать вывихи и патологические переломы. После выздоровления в месте перенесенного остеомиелита кость нередко деформируется.
Остеомиелит может быстро приобретать септический характер и приводить к возникновению полиорганной недостаточности.
Вариант течения заболевания зависит от возраста, состояния организма, характера инфекционного агента и других факторов. Как правило, наиболее тяжело остеомиелит проявляется у детей.
Хронический остеомиелит – характерные признаки
Хронический остеомиелит протекает с периодами обострения и ремиссии заболевания. Симптомы зависят от объема поражения кости и периода болезни. Для этого вида характерны следующие признаки:
- самочувствие страдает не сильно, в фазу ремиссии больного может практически ничего не беспокоить;
- болезненность в месте поражения;
- образуются единичные или множественные свищи, через которые отходит гнойное отделяемое, свищевые ходы могут соединяться друг с другом, открываться на значительном расстоянии от очага остеомиелита;
- могут сохраняться местные изменения тканей (отек, покраснение, уплотнение), которые в фазу ремиссии уменьшаются;
- температура – в момент обострения чаще субфебрильная (до 38°);
- интоксикация и воспалительные изменения в фазу ремиссии в анализах могут отсутствовать.
Обострения могут возникать от нескольких раз в месяц до одного раза в несколько лет. Рецидив по своему течению напоминает острый остеомиелит, но, как правило, в более стертой форме.
Хронический процесс постепенно приводит к деформации конечности, образованию анкилозов (неподвижность сустава), патологическим переломам.
Осложнения острого и хронического остеомиелита
- местные: анкилозы и контрактуры сустава, переломы, гнойный артрит (если остеомиелит возник как первичный процесс), образование ложного сустава, малигнизация (формирование злокачественных новообразований) в месте свища, плеврит (при остеомиелите ребер), менингит (при остеомиелите черепных костей);
- общие: амилоидоз почек, дистрофические изменения со стороны внутренних органов.
Другие формы остеомиелита
 Склерозирующий остеомиелит Гарре:
Склерозирующий остеомиелит Гарре:
- подострое начало;
- ночные боли в конечности;
- отек мягких тканей и расширение сети венозных сосудов;
- ограничение движений;
- умеренное повышение температуры тела.
- Альбуминозный остеомиелит Оллье. Характерны незначительные местные проявления (небольшое покраснение кожи и инфильтрация мягких тканей конечности).
- Абсцесс Броди. Отличается вялым, торпидным течением, скудной симптоматикой.
Диагностика остеомиелита
Диагностика должна быть своевременной, а терапевтическая помощь – неотложной, чтобы предотвратить развитие жизнеугрожающих осложнений. Поэтому при появлении любых симптомов инфекционного артрита или остеомиелита – незамедлительно обращайтесь к специалисту!
Данные анамнеза и клинического осмотра помогают врачу заподозрить диагноз инфекционного поражения сустава или кости. Вспомогательное значение играют данные лабораторных анализов. Как правило, выявляются «воспалительные» изменения в общих (увеличение количества лейкоцитов, сдвиг формулы «влево», ускорение СОЭ) и биохимических анализах крови (повышение С-реактивного белка, кальпротектина, сдвиги в белковых фракциях и другие изменения). При тяжелом процессе с явлениями сепсиса возможно обнаружение возбудителя из крови (путем посева крови или экспресс-методами).
Методы диагностики острых и хронических остеомиелитов
- Рентгенологический. Это основной метод, используемый для выявления артрита и остеомиелита. Но изменения в косной ткани появляются не ранее 14-16 дня от начала болезни, так что до этого времени в основном следует ориентироваться на характерную клиническую картину. Рентгенография выявляет утолщение и деформацию мягких тканей, наличие периостальной реакции (появление линейной тени рядом с костью) и других симптомов. Если лечение не было начато своевременно, то на снимках чередуются очаги деструкции, остеопороза и остеонекроза. При хроническом процессе кость утолщается, а в ней образуются полости, в которых могут обнаруживаться секвестры. К недостаткам рентгенологического метода относятся: позднее выявление заболевания и невозможность определения состояния мягких тканей (наличия затеков, флегмон и другой патологии).
- Компьютерная томография. Используются в качестве вспомогательного метода для выявления воспалительных изменений в области крупных суставов и костей, позвоночника, таза. Ее применение может определить признаки заболевания на более ранних сроках, чем рентгенография. С помощью компьютерной томографии уточняется распространенность поражения, наличие секвестров.
- Фистулография. Метод применяется при наличии свищей (для оценки протяженности свищевых каналов, их связи с костью).
- Экспресс-диагностика и посев гнойного отделяемого, полученного из свищевых ходов или при хирургическом лечении остеомиелита позволяет определить конкретного возбудителя заболевания и выявить его чувствительность к антибактериальным препаратам.
Наиболее часто заболевание приходится дифференцировать с острой ревматической лихорадкой, флегмоной мягких тканей, острым глубоким лимфаденитом, переломом (если остеомиелит возник после травмы), новообразованиями.
Лечение остеомиелита
Терапия включает следующие этапы:
- Госпитализация в стационар. Так как процесс тяжелый и жизнеугрожающий, амбулаторное и, тем более, самостоятельное лечение недопустимо! Как правило, госпитализация происходит в отделение гнойной или неотложной хирургии.
- Хирургическое лечение. Применяется во всех случаях. На ранних стадиях, когда процесс не обширный, производят трепанацию кости (образование искусственных отверстий, через которые будет осуществляться дренаж и промывание кости антибактериальными препаратами). Если процесс зашел далеко, и вокруг очага воспаления кости образовалась флегмона или другие гнойные осложнения, производят их хирургическое вскрытие и промывку. При радикальных операциях иногда может потребоваться последующая пластика кости (при обширных дефектах) различными трансплантантами.
- Местное лечение. Пораженной конечности обеспечивают покой, иммобилизуют ее с помощью гипсовой лонгеты или шины, у детей применяют лейкопластырное вытяжение.
- Антибактериальная терапия. Препараты вводятся внутримышечно или внутривенно. После стихания процесса, возможен перевод на пероральный прием препаратов. После выявления конкретного возбудителя проводится коррекция лечения (по необходимости) в соответствии с этиологией инфекционного агента. В некоторых случаях, длительность антибактериальной терапии достигает 1-2 месяцев.
- Симптоматическое лечение. Включает назначение обезболивающих препаратов, дезинтоксикации (инфузионная терапия), применение иммуномодуляторов, гепарина (при наличии гиперкоагуляции), витаминных препаратов (особенно, витаминов С, Р, группы В).
- Физиотерапевтические процедуры: гипербарическая оксигенация, УВЧ, УФО, электрофорез (цинка, йодистого калия, кальция), ультразвук.
- Лечебная физкультура: после стихания острого болевого синдрома с целью общетонизирующего воздействия, стимуляции трофических процессов, восстановления функции опорно-двигательного аппарата и общей адаптации мышечной деятельности.
Осложнения и прогноз остеомиелита
Прогноз заболевания благоприятный при своевременной диагностике и лечении. Но чтобы не допустить возникновение жизнеугрожающих состояний, диагностика и лечение должны быть своевременными. Осложняться прогноз может у больных грудного или пожилого возраста, с наличием сопутствующей тяжелой патологии или иммунодефицитных состояний, при застарелых или хронических формах остеомиелита.
Осложнениями остеомиелита могут быть деформации кости и другие дефекты (например, появление костных полостей), патологические переломы, образование анкилозов, малигнизация (появление злокачественных новообразований в стенках свищей).