Колено относится к крупным суставам опорно-двигательной системы человека. Оно достаточно сложно устроено и постоянно подвергается значительным нагрузкам. Специалистам известно более 50 заболеваний сустава, большая часть которых опасна временным или постоянным нарушением работоспособности.
Содержание страницы
Почему опухает коленный сустав при отсутствии травм
Ситуация когда болит колено, знакома всем. Не беря во внимание травматическое повреждение, опухнуть колено может в результате:
- воспаления инфекционной или неинфекционной природы;
- нарушения процессов обмена в суставной сумке и близлежащих тканях.
Как в случае любой болезни, выявление причины опухлости позволит лечить направленно, а значит – эффективно.
Последствия инфекции
Суставы коленей могут реагировать на уже перенесенную организмом инфекцию. Такие осложнения являются иммунной реакцией организма на негативную микрофлору.
К провоцирующим болезнетворное состояние микроорганизмам можно отнести:
- золотистый стафилококк, стрептококк;
- возбудители венерических заболеваний, кишечные инфекции;
- вирус краснухи, эпидемического паротита, различных гепатитов и ВИЧ.
Перенесенная инфекция провоцирует развитие реактивного и септического артритов.
Лечение этих заболеваний нельзя проводить самостоятельно, в домашних условиях народными средствами. При возникновении опухоли колена необходимо немедленно обратиться к врачу. И даже при своевременном и эффективном лечении существует вероятность перехода заболевания в хроническую форму, с периодически возвращающимися болями.
Переохлаждение
Продолжительное воздействие низких температур или холодной воды снижает защитные свойства организма, что приводит к возникновению различных нарушений. Суставы, представляя собой сложные сочленения, фиксированные связочным аппаратом, плохо переносят переохлаждение.
Симптомы явления:
- местное покраснение кожи;
- отек колена;
- болевые ощущения, существенно ограничивающие подвижность.
Низкотемпературное воздействие способно спровоцировать целый ряд суставных заболеваний:
- бурсит;
- артроз;
- костный туберкулез.
В результате происходит разрушение суставной и костной структур, сустав теряет способность выполнять свои функции.
Физические нагрузки сверх меры

Колено человека способно выдержать значительную весовую нагрузку и производить множество сгибательно-разгибательных движений (прыжки, приседания). Экстремальное воздействие на опорно-двигательную систему не полезно – оно приводит к повреждениям связочного аппарата и истиранию хрящевых тканей.
При появлении боли в колене в процессе занятия спортом следует прекратить физическую нагрузку и дать ему время на восстановление. Если спустя несколько дней болевые ощущения возобновляются – посещение врача откладывать не стоит.
Гормональный дисбаланс
Причинами артрозов коленных суставов могут стать диабет и болезни щитовидки. В нормальных условиях суставной хрящ постоянно обновляется. При гормональных заболеваниях нарушается трофика тканей и питание не поступает в полном объеме. В результате рост хрящевой ткани замедляется, начинает развиваться артроз, который сопровождает опухлость колена.
Другие причины
Опухание коленного сустава при отсутствии травматического повреждения связано с ролью самой опухоли.
Заболевания, сопровождающиеся воспалительным процессом
Из-за особенности строения коленного сустава практически любая патология сопровождается отечностью.
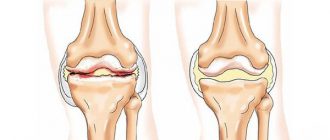
Посттравматический артроз
Поражение коленного сустава носит дегенеративно-дистрофический характер и развивается в результате травматического повреждения мягких элементов сочленения (мениска, связок) или внутрисуставного перелома. Заболевание является вторичным, то есть, развивается после паталогических изменений в колене.
Диагностируется артроз по клиническим данным, применяются методы аппаратного исследования. Лечение заболевания проводят консервативно, но при значительном повреждении суставных тканей рекомендуется эндопротезирование.
Синовит
Характерное для коленного сочленения воспаление в синовиальной оболочке, при котором в полости сустава накапливается жидкость.
Патология сопровождается болевыми ощущениями и общим недомоганием, вокруг больной области появляется припухлость, он становится горячим и зрительно увеличивается.
Причинами синовита могут быть:
- ушибы и травмы;
- перенесенное инфекционное заболевание;
- аллергическая реакция;
- эндокринные отклонения;
- нарушения в обменных процессах организма.
Болезнь диагностируют по симптомам и проводят исследования синовиальной жидкости.
Лечение заключается в иммобилизации (обеспечение неподвижности), делают пункцию. При необходимости проводят дренирование, в сложных случаях рекомендовано оперативное вмешательство.
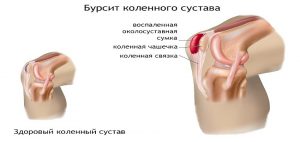
Бурсит
Причиной опухания колена может быть инфекционное или асептическое воспаление в околосуставной сумке, которая обеспечивает сухожилиям защиту от перегрузок и трения. В суставе присутствует около 10 бурс.
В нормальном состоянии околосуставная сумка содержит небольшое количество воды. При воспалении жидкость начинает продуцироваться в большом объеме, образуя местное опухание.
Обычно диагностику проводят по клинической картине. В неявных случаях делают пункцию бурсы и используют аппаратные способы исследования (МРТ, УЗИ, артрографию).
Асептические бурситы можно вылечить консервативными методами. В случае гнойного воспаления околосуставной сумки рекомендовано оперативное лечение.
Лигаментит
Воспаление связок колена (лигаментит) является опасной патологией, провоцирующей разрушение сухожильной хрящевой и синовиальной тканей сустава. Форма заболевания – острая, с сильными болями и отеком. Подвижность сочленения блокируется.
Воспаление связок является результатом высоких физических нагрузок или травмы при растяжении, вывихе или просто падении.
Схема протекания лигаментита:
- вследствие нагрузки на связки и сухожилия возникают микроскопические разрывы тканей, при этом целостность сохраняется;
- в местах микроразрывов образуются полости, где собирается капиллярная кровь, формируется гематома;
- первичная боль связана с микроразрывами мягких тканей;
- нарастающий по интенсивности вторичный болевой синдром является результатом сдавливания растущей гематомой окружающих тканей;
- усиливается местное кровообращение, температура увеличивается и образуется отек.
За счет опухоли колено фиксируется и через 6-7 дней подвижность сустава начинает постепенно восстанавливаться. Но на местах микроразрывов образуется фиброзный рубец.
Фиброзная ткань не имеет физиологических свойств сухожилия, и повторная нагрузка приведет к повреждению большего размера по образовавшемуся рубцу, а в дальнейшем – полному разрыву коленных связок и инвалидности.
Чаще всего повреждают сухожилия, расположенные сбоку – это результат неправильной постановки стопы при ходьбе или резкого рывка ноги в сторону.
Диагностируется лигаментит по клинической картине:
- объемный отек колена;
- нарастающая жгучая боль;
- трудности сгибания и разгибания сустава.
Обязательным является аппаратная диагностика – необходимо исключить возможность похожих по симптоматике нарушений:
- перелома костей сустава;
- разрыв крестовидной вязки.
При подтверждении диагноза лечение проводят терапевтическими средствами с привлечением рефлексотерапии, массажа и лечебной гимнастики. Курс реабилитации назначается в индивидуальном порядке с учетом состояния поврежденного сустава и сопутствующих осложнений.
Коленный тендинит
Патология связана с воспалением сухожилий колена. Причиной может быть перенесенное инфекционное заболевание, избыточные нагрузки или нехватка кальция. Но в первую очередь патология связок считается профессиональным заболеванием спортсменов, его связывают с длительными прыжками на твердом покрытии.
Первоначально тендинит проявляется местным отеком и болевыми ощущениями только при повышенной нагрузке. Со временем симптомы сохраняются и в спокойном состоянии.
Врач диагностирует заболевание по клиническим симптомам и анамнезу. Из аппаратной диагностик применяют УЗИ, рентгенографию и МРТ. Обычно проводят консервативное лечение.
Остеопороз
По данным статистики, заболевание находится на 4 месте среди неинфекционных патологий после сердечно-сосудистых нарушений, онкологии и сахарного диабета. Оно связано с дисфункцией обменных процессов, а именно с уменьшением массы костных тканей, вследствие чего опорные структуры приобретают хрупкость.
Протекание остеопороза чаще всего малосимптомно и диагностируется уж после перелома, который сопровождается опухлостью колена.
Различают две формы остеопороза:
- первичную (инволюционную), связанную с процессами старения и гормональными нарушениями;
- вторичную, связанную с эндокринными патологиями.
Симптоматика заболевания не выражена, чаще всего выявляется уже после перелома. Диагноз ставится на основании слов пациента, измерении минеральной плотности костей и консультаций травматолога.
Лечение остеопороза проводят гормональными средствами, в случае противопоказаний – «Кальцитонин», бифосфаты и витамин Д.
Аллергическая реакция
При укусе насекомого (самая распространенная причина) в районе коленного сустава может возникнуть плотная опухлость, сопровождающаяся покраснением и зудом. Такой отек колена является внешним проявлением аллергической реакции на укус насекомого и к патологии опорно-двигательной системы отношения не имеет.
Если опухлость держится долго, ее лучше показать врачу-аллергологу для выяснения причины.
Первая помощь
При отекании коленного сустава, независимо от причины, необходимо:
- обездвижить колено в том положении, в котором оно находится (не пытаться выпрямить!);
- прикладывать холод (около 10 минут) к коленному суставу, что способствует обезболиванию и уменьшает гематомы;
- следует вызвать врача – только специалист может выявить причину и оценить степень угрозы здоровью.
Не следует допускать отек колена, за медицинской помощью нужно обращаться, как только появляются периодические боли и чувство дискомфорта.
Почему важно снимать отечность
Возникновение опухлостей связано с увеличением объема тканей при избыточном содержании в них жидкости. Отечные ткани теряют свою работоспособность, что приводит к гибели клеток или их перерождению.
Проблемы, возникающие при отеке:
- нарушается водно-солевой баланс;
- ткани склонны к инфицированию;
- из-за застойных явлений может наступить фиброзное перерождение.
Рекомендации по устранению отека
Для уменьшения и устранение отека можно использовать холодные компрессы. В домашних условиях их можно осуществлять, наполнив мелкими кубками льда полиэтиленовый пакет и завернув его в плотную ткань. Холод допустимо держать около 10 минут, повторяя процедуру несколько раз с промежутками около часа.
Если коленный сустав опух без какой-либо травмы, то ортопеды советуют сочленение обернуть эластичным бинтом. При этом сдавливать поврежденную область нельзя – пережатые сосуды спровоцирую усиление отека.
Хорошо способствует уменьшению отечности приподнятое положение – для этого подкладывают под колено мягкий валик, приподнимая пораженную конечность. В таком положении боль быстро утихнет, и опухлость начнет уменьшаться.
Отекшую ногу следует расслабить, никакие нагрузки на сустав недопустимы.
Общие рекомендации можно посмотреть на видео.
Медикаментозные средства
Существует большая группа лекарственных препаратов с различным механизмом действия, позволяющая снимать отек вокруг сустава и уменьшать воспаление. Чтобы избавиться от опухлости коленного сустава используют инъекции, таблетки, гели и мази. Все препараты не имеет терапевтического действия, а предназначены именно для снятия отечности и снижения болезненности колена.
Хорошее противоотечное и противовоспалительное действие оказывают нестероидные препараты:
- «Диклофенак»;
- «Фастум» гель;
- «Найз»;
- «Вольтарен»
- «Нурофен».
Если воспалительный процесс имеет инфекционную природу, то используют антибиотики широкого спектра действия:
- «Оксациллин»;
- «Линкомицин»;
- «Цефтриаксон».
Мази и гели наносятся на область отека и втираются аккуратными движениями по кругу.
Хорошо справляются с отеками гели-венопротекторы:
- «Троксевазин»;
- «Лиотон»;
- «Троксерутин».
Из мазей широкое применение получили «Индометацин», «Гепарин» и «Троксерутин».
Для снижения отечности коленного сустава в домашних условиях используют йодную сетку, компресс с раствором магнезии, бальзам Дикуля, различные гели.
Таблетированные препараты применяются по схеме согласно назначению врача.
Для быстрого уменьшения отека и снятия болевого синдрома делают внутрисуставные инъекции кортикостероидных гормонов. Недостатком можно считать их симптоматическое действие, без устранения причины воспаления.
В случае затяжных болезненных процессов в колене рекомендуется использовать гормональные противовоспалительные препараты другого типа:
- «Кеналог»;
- «Гидрокортизон»
- «Дипроспан».
Эти лекарства вводятся непосредственно в полость сустава.
В дальнейшем, для лучшего рассасывания припухлости, а также для предупреждения ее появления можно применять хондропротекторы – препараты, снижающие выпот в суставной сумке.
Лекарственная группа рассчитана на продолжительный прием – от нескольких месяцев и более года. Специфическое действие – медикаменты способствуют регенерации именно старого хряща, а не росту новой хрящевой ткани. Имеются противопоказания.
К наиболее эффективным хондропротекторам относят:
- «Терафлекс»;
- «Дона»;
- «Румалон»
- «Артрадол»
- «Структум» и другие.
Аппаратные методы снятия отека колена
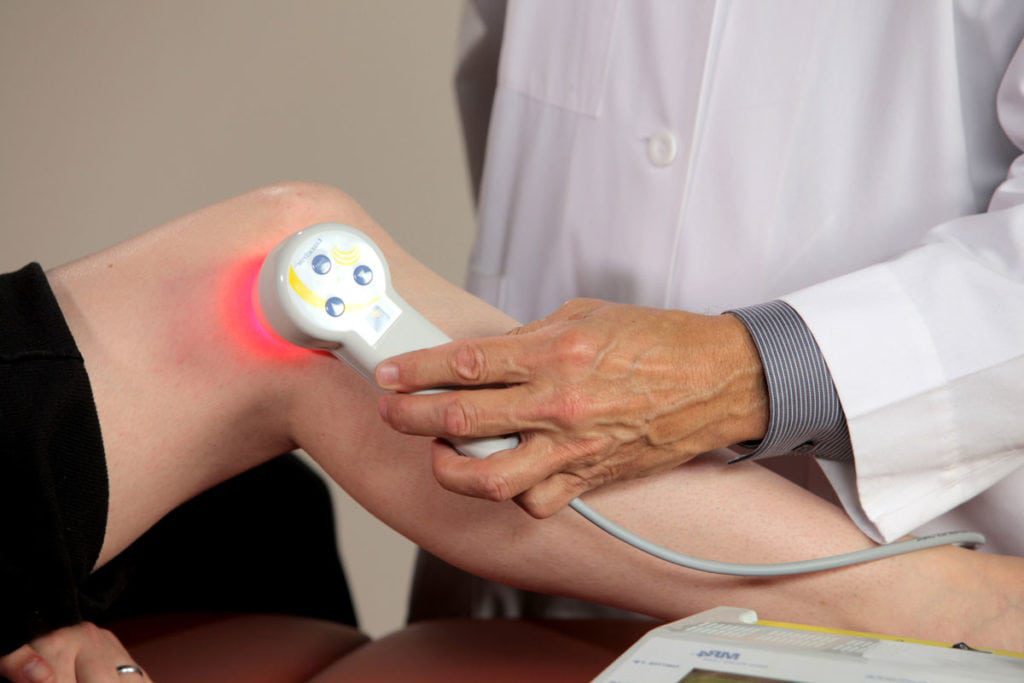
Физиотерапия успешно применяется для снятия опухлости при воспалительных процессах в колене.
К методам физиолечения относятся:
- УВЧ;
- лазеротерапия;
- магнитотерапия.
Аппаратные способы высокоэффективны и не только рассасывают отеки и устраняют болевые ощущения, но и оказывают оздоравливающее влияние на больную ногу. Минусом является большое количество противопоказаний – беременность, сахарный диабет, онкология и другие.
Рецепты народной медицины
Немедикаментозные средства тем и хороши, что не имеют побочных действий и всегда под рукой. Для уменьшения отеков применяются различные отвары и компрессы.
Несколько доступных рецептов:
- прикладывать охлажденный в морозилке творог;
- ошпарить капустный лист, намазать медом и приложить к отеку;
- компресс из уксуса и воды в равных долях;
- крепкую заварку охладить, чайные листья завернуть в бинт, смачивать в холодном чае и прикладывать.
Народные средства успешно справляются с отеками, но не оказывают оздоровительного действия на само колено.
Что нельзя делать при отеке
Лечение патологии, сопровождающейся опухлостью, имеет и свои противопоказания.
Чтобы не усугубить ситуацию, следует знать, что нельзя делать при наличии отека (касается не только коленного сустава).
- Нельзя греть – грелками, согревающими мазями, перцовым пластырем, средствами, содержащими пчелиный и змеиный яд, красный перец, горчичное масло, скипидар.
- Делать массаж опухшей области.
- Физически нагружать больную ногу – много ходить, подниматься по лестнице, носить тяжелые вещи и подобное.
- Использовать физические упражнения для снятия болевого синдрома и отека.
Любые средства, способствующие увеличению околосуставной температуры, категорически запрещены.
Факторы риска возникновения отека коленного сустава
Специфическое строение коленного сустава, сложный связочный аппарат и постоянные нагрузки являются факторами риска возникновения отека сочленения при любых отклонениях о нормы.
К группе риска можно отнести следующие категории граждан:
- имеющих избыточный вес – это увеличивает давление на суставы и способствует их деформации и разрушению;
- испытывающих значительное физическое воздействие – спортсмены, грузчики;
- имеющих анатомические дефекты (плоскостопие, дисплазию тазобедренного сустава);
- ведущих малоподвижный образ жизни – ослабленные мышцы не способны качественно поддерживать колено и разгружать его;
- женщины старше 40 лет – типично развитие остеопороза.
Людям, попадающим в группу риска, следует более бережно относиться к своему здоровью.
Профилактика
Как таковых мер профилактики отека коленного сочленения не существует, так как опухлость является следствием целого ряда причин. Чтобы не возникал отек колена, следует своевременно лечить заболевание, его вызывающее.
К общим профилактическим мерам можно отнести рекомендацию снизить потребление соли – она задерживает жидкость в организме, и ограничить количество жидкости, выпиваемое перед сном.
Ответы на вопросы
К какому врачу мне обратиться, если опухло колено?
С заболеваниями опорно-двигательной системы следует обращаться к ортопеду. Если коленный сустав беспокоит давно – есть смысл показаться врачу-ревматологу.
Почему при отеке нельзя пользоваться настойкой цветов каштана? Это же старое проверенное средство.
Средство действительно идеально подходит для лечения коленных суставов. Однако, его можно применять только после того как опухлость рассосется. Настойка делается на спирту, который поднимет внутреннюю температуру сустава, что отягчающее подействует на имеющийся отек.
Правда ли, что ортопедические стельки помогают от болезней коленных суставов?
Правильно подобранные ортопедические стельки значительно гасят ударную нагрузку при ходьбе и беге. Кроме того, они предотвращают избыточное скручивание в колене, то есть устраняют эффект мельничного жернова, что позволяет сочленению работать без перегрузок, тем самым снизив риск заболевания.
Заключение
Причиной нетравматического отека колена чаще всего является воспалительное или инфекционное заболевание сустава. В таком случае опухлость – следствие патологии и сигнал к необходимости диагностики и лечения.
Обращение к врачу является обязательным, так как симптоматика заболеваний коленных суставов достаточно схожа, и только специалист может поставить верный диагноз. А правильный диагноз – это залог успешного лечения и выздоровления.