Остеопороз — это системное заболевание, при котором степень насыщенности костей кальцием и другими минералами постепенно уменьшается, и элементы скелета становятся хрупкими. Особенность патогенеза: восстановление костной структуры происходит медленнее, чем ее разрушение. Это ведет к снижению общей плотности костной массы и прочности всех участков опорно-двигательного аппарата.
Основным фоном, на котором развивается патология, является старение человека. При этом нарушается и минеральный обмен, и встраивание коллагена в костный каркас. Начало болезни бессимптомно, поэтому лечение часто назначается, когда процесс находится в запущенной стадии.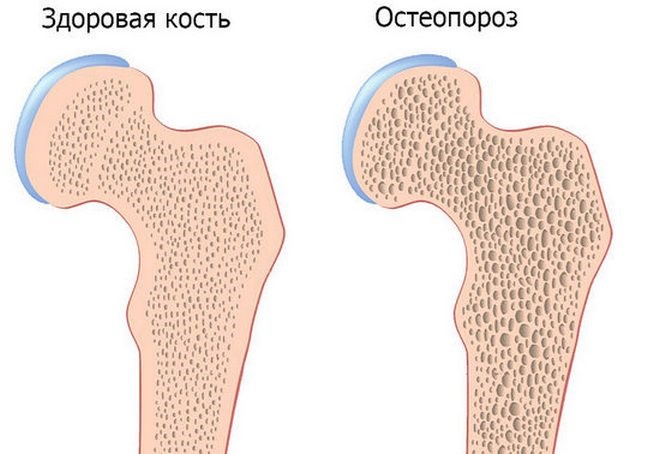
Содержание страницы
Почему развивается резорбция костей
Чаще всего остеопороз диагностируется у женщин в постменопаузе и у мужчин старше 70 лет. В этом случае этиологией заболевания считается гормональная перестройка, связанная с выраженным дефицитом половых гормонов. Именно эти вещества обеспечивают прочность костной структуры, ускоряя встраивание в нее молекул кальция.
Выявлены и другие причины возникновения ломкости костей:
- патология щитовидной железы, паращитовидных желез, наличие аденомы гипофиза или сахарного диабета;
- возрастное изнашивание скелета, сопровождающееся деминерализацией, разрушением белковой составляющей костного каркаса;
- недостаточное поступление и синтезирование в организме витамина D, от которого зависит встраивание кальция в костный каркас;
- хронические заболевания пищеварительной системы, приводящие к плохому всасыванию и усвоению минералов, витаминов и белков;
- болезни мочевыделительной системы, осложненные развитием хронической почечной недостаточности;
- злокачественные опухоли с вероятностью метастазирования в кости;
- наследственная предрасположенность;
- постоянные физические перегрузки, переохлаждения конечностей.
Костное разрушение может происходить в любом возрасте, в том числе у детей и молодых людей. Также остеопороз может возникнуть у женщин с ранним прекращением менструаций.
Чем опасен остеопороз
На ранних стадиях болезнь протекает незаметно, поэтому часто диагноз выставляется при выраженном разрушении элементов скелета. В этом случае полностью вернуть здоровье костям невозможно. С помощью грамотной, и зачастую пожизненной терапии, доктора постараются остановить дальнейшую деминерализацию костной ткани.
При запущенном остеопорозе легко происходят переломы, диагностируемые по рентгеновским снимкам, сделанным по разным поводам.
У пожилых пациентов переломы конечностей, особенно шейки бедренной кости, могут привести к инвалидности, а иногда и к смерти.
По мере прогрессирования болезни возникают вертебральные деформации, патологические изменения ребер и костей таза. Это негативно влияет на работу внутренних органов, может нарушать функции сосудистой и лимфатической систем.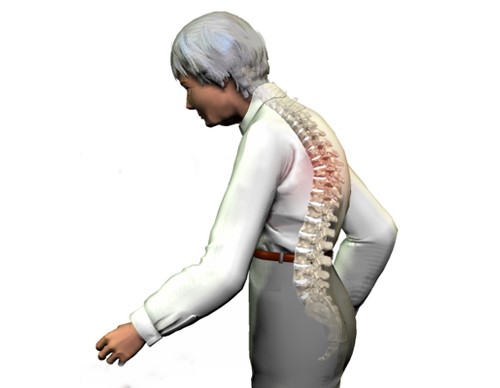
Типы заболевания
Различают первичную и вторичную форму патологии. К первичному типу болезни относятся постменопаузальный остеопороз, связанный с прекращением секреции женских половых гормонов, и сенильный, обусловленный естественным процессом старения.
Вторичный остеопороз является проявлением других заболеваний и развивается вследствие таких патологических состояний:
- нарушения щитовидной и паращитовидных желез;
- аденома гипофиза;
- сахарный диабет;
- аутоимунные болезни (ревматоидный артрит, системная красная волчанка);
- костные метастазы;
- лейкоз;
- хронические болезни печени, желудка и кишечника.
Кроме того, вторичная форма болезни возникает на фоне лекарственной терапии, например, при длительном применении гормональных, антиэпилептических, противоопухолевых средств.
Разновидности локального остеопороза
В определенных участках опорно-двигательного аппарата патологический процесс протекает наиболее интенсивно. Обычно это касается костей, испытывающих повышенные нагрузки:
- бедро, особенно в области шейки;
- лучевая кость;
- шейка плечевой кости;
- позвоночник.
Регионарный остеопороз охватывает значительные участки скелета. Так, часто поражаются грудной и поясничный вертебральные отделы.
Процесс деминерализации может быть относительно локальным. Иногда диагностируется резорбция в области спинки турецкого седла, челюстных структурах и костях таза. Это наблюдается вследствие различных заболеваний — аденомы гипофиза, саркомы челюсти, злокачественных опухолей с наличием метастазов.
Остеопороз поражает также суставные и околосуставные структуры. Чаще страдают тазобедренный, лучезапястный, коленный и плечевой суставы. Постепенно разрушаются сочленения кистей, стоп, межпозвонковые соединения.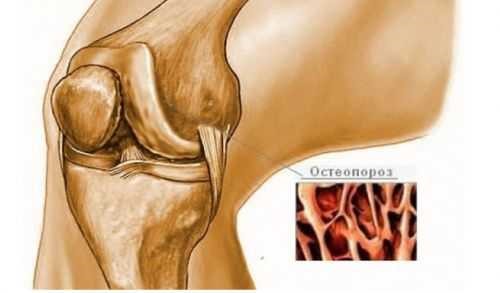
Что такое диффузный (системный) остеопороз
Название патологии объясняется резорбцией всех костных элементов скелета. Для клиники характерен постоянный болевой синдром в различных костях, который усиливается при незначительных нагрузках и плохо поддается действию анестетиков.
Системный остеопороз диагностируют на фоне резорбции костей, достигшей запущенной стадии. Именно поэтому часто происходят патологические переломы, спровоцированные минимальным воздействием на участки скелета. При этой форме болезни переломы различных костей срастаются особенно плохо и отличаются рецидивирующим характером.
Клинические признаки патологии
Наиболее ранними симптомами остеопороза являются следующие проявления:
- дискомфортные ощущения в конечностях и в области спины;
- ночные судороги в икрах, стопах, кистях;
- быстрая утомляемость на фоне ранее легко переносимых нагрузок.
Эти признаки обычно не вызывают тревоги у пациента, он связывает их с переутомлением на работе или с возрастом.
Позже у человека меняется осанка — возникает боковое искривление позвоночника, формируется сутулость, что приводит к деформации грудной клетки и уменьшению роста. Пациента беспокоят ставшие постоянными боли в спине и ногах, резкое снижение работоспособности, ухудшение сна, аппетита и настроения.
При осмотре специалист отметит болезненность костей при пальпации, отечность в области сочленений и тугоподвижность в них.
Особенность: ноющая боль и ограничение объема движений часто появляются только после компрессионных переломов тел позвонков, травм бедра или предплечья.
Стоматологи наблюдают быстрое прогрессирование пародонтоза и частые обращения пациента по поводу кариеса.
Также к общим проявлениям патологии относятся расслоение ногтей и выпадение волос.
Остеопороз при ревматоидном артрите
В ревматологии остеопороз считается одним из самых опасных осложнений заболеваний суставов. Наиболее часто хрупкость костей развивается на фоне ревматоидного артрита, относящегося к аутоиммунной патологии.
В схеме лечения таких болезней обязательным компонентом являются глюкокортикостероидные гормоны. Эти средства оказывают выраженный противовоспалительный эффект и подавляют прогрессирование артрита. Но побочное действие препаратов — инициация костной резорбции.
Кроме того, ревматоидный артрит характеризуется деформацией суставов, ограничением движений в них, вследствие чего разрежение костей значительно ускоряется.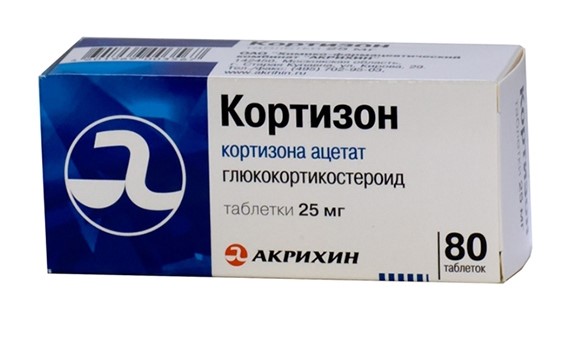
Какой врач лечит остеопороз у женщин и мужчин
Первоначально пациенту следует обращаться к участковому терапевту. Основная задача специалиста — выявить причину остеопороза. Кроме лабораторных и инструментальных методов диагностики, необходимы консультации различных специалистов. Доктора разработают совместную лечебную стратегию, но выбор ведущего специалиста определяется этиологией заболевания.
Чаще всего терапией остеопороза занимаются эндокринологи. Нередко наблюдающими врачами становятся ортопеды, травматологи, ревматологи.
Методы диагностики
В задачи диагностики входит выявление следующих фактов:
- причина остеопороза;
- степень костного разрушения;
- приблизительная продолжительность болезни;
- скорость прогрессирования патологии.
Важно своевременно поставить правильный диагноз и начать лечение, цель которого — воздействие на причину патологии.
Осуществляется опрос пациента с выяснением особенностей семейного анамнеза. Врачебный осмотр констатирует отечность, покраснение кожи, наличие хруста при движениях в проблемных участках скелета, в запущенных случаях — деформации суставов и позвоночника.
Иногда болевой синдром после патологического перелома выражен умеренно и постепенно проходит даже без лечения. Если пациент жалуется на сильные боли, резистентные к противовоспалительным и обезболивающим препаратам, нужно исключить костные опухоли или метастазы.
Настораживающим признаком является наличие в анамнезе переломов, полученных в обычной бытовой обстановке.
Какие анализы сдавать
Доктор назначает лабораторные исследования.
Анализы крови
В биохимическом анализе особое внимание уделяется содержанию ионов кальция, фосфора, фтора.
Нужно помнить, что не всегда полученные данные объективно отражают состояние костей. Колебания уровня минералов в крови часто зависят от принимаемых препаратов, витаминов.
Также исследуется гормональный фон: концентрация тиреотропного гормона, эстрогенов, тестостерона, кортизола. Паращитовидные железы выделяют паратгормон, который повышает содержание кальция в крови, вымывая его из элементов скелета. Поэтому так важно выявление концентрации этого вещества в плазме.
Лабораторные анализы помогают определить скорость костной резорбции. Для этого доктор контролирует в крови концентрацию некоторых белков, входящих в костные структуры. Чем выше их содержание, тем сильнее процесс деминерализации.
Проводить мониторинг остеосинтеза в процессе лечения можно, отслеживая концентрацию остеокальцина. Важно выяснить содержание такого гормона щитовидной железы, как кальцитонин. Основная роль этого вещества – ускорение усвоения кальция.
Изменения в крови при переломах:
- повышение щелочной фосфатазы;
- возрастание СОЭ;
- умеренный лейкоцитоз;
- изредка — железодефицитная анемия.
Анализы мочи
По результатам анализов устанавливают интенсивность вымывания минералов из элементов скелета. Определяется наличие кальция и фосфора, повышенная концентрация метаболитов коллагена.
Что выявляют инструментальные методы
В инструментальной диагностике остеопороза используются два основных способа: денситометрия и рентгенологическое обследование.
Денситометрия (ультразвуковая и рентгеновская) позволяет выявить болезнь на ранних стадиях, когда потеря костной массы не превышает 5—10%. Более точно минеральная плотность скелета определяется с помощью рентгеновской абсорбциометрии.
Этим способом исследуются периферические кости (пяточные бугры, запястье, кисть) и центральные отделы опорно-двигательного аппарата — тела позвонков, шейка и тело бедренной кости.
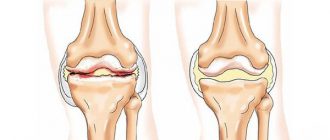
Рентген информативен при резорбции костных структур, достигшей 30%. Рентгенограмма при остеопорозе имеет следующие особенности:
- кости более светлые, чем в норме;
- ячеистая структура костной ткани;
- позвонки сплющиваются, при этом межпозвонковые диски становятся толще;
- вырастают остеофиты (костные шипы), ограничивающие диапазон движений в суставах — так организм старается защитить их от нагрузок и предотвратить переломы.
В спорных случаях для уточнения диагноза назначают магнитно-резонансную томографию, которая позволяет визуализировать состояние элементов скелета, их насыщенность минералами, ширину костно-мозгового канала.
Принципы лечения остеопороза
Адекватная терапия может быть назначена только при выявлении причины болезни. Именно на нее специалисты должны воздействовать в первую очередь, чтобы остановить прогрессирующее разрушение костей. Кроме того, нужно укрепить костную структуру и стимулировать остеосинтез.
С этой целью назначают медикаменты — половые гормоны, бисфосфонаты, минерально-витаминные добавки, обогащенные кальцием и витамином D. Кроме фармакотерапии, применяют методы физиолечения. Большое значение имеют индивидуально подобранные физические упражнения. Обязательна коррекция питания с увеличением в рационе молочных продуктов, нежирного мяса, морской рыбы, зелени и орехов.
Пациенту следует подготовиться к изменению образа жизни и длительным курсам лечебных процедур.
Негативные последствия и осложнения разрежения костей
Прогрессирование деминерализации костей приводит к опасным для жизни последствиям:
- деформация позвоночника, грудной клетки и таза;
- переломы костей — тела позвонков в поясничном отделе, шейка бедра, кости запястья;
- нарушения в работе внутренних органов из-за давления на них деформированных костных структур;
- пролежни, септические осложнения, застойные явления в легких на фоне длительной иммобилизации;
- тромбоэмболия сосудов мозга, легких;
- инвалидизация с утратой возможности обслуживать себя и самостоятельно передвигаться;
- летальный исход.
Профилактика возникновения и прогрессирования болезни
Чтобы избежать опасного процесса разрушения костей достаточно следовать простым правилам: сбалансированное питание, отказ от вредных привычек, двигательная активность, своевременное лечение заболеваний суставов, позвоночника и ЖКТ.
Чем раньше начато лечение остеопороза, тем оно эффективнее.
Для раннего выявления патологии необходимо проходить денситометрию всем людям, имеющим повышенный риск развития остеопороза. Этот контингент включает пациентов со следующими особенностями:
- пожилой возраст;
- наличие в семье случаев патологических переломов;
- гормональный дисбаланс на фоне климакса, после удаления репродуктивных органов или при наличии тяжелых системных заболеваний;
- длительный прием гормонов, иммунодепрессантов, противоопухолевых препаратов.
Если уже выявлен остеопороз
Для предотвращения прогрессирования болезни важны следующие меры:
- снизить опасность получения травм в квартире и в ванной;
- посещать бассейн;
- длительно гулять на свежем воздухе в солнечные дни;
- носить удобную обувь, особенно в зимнее время, чтобы уменьшить вероятность падений;
- исключить физические перегрузки, в том числе подъем и переноску тяжестей;
- использовать индивидуально подобранные корсеты при длительной ходьбе;
- лечиться у остеопата или мануального терапевта только после разрешения наблюдающего специалиста.
Если человек много двигается, клетки, отвечающие за остеосинтез, увеличиваются, возрастает их активность. Кости становятся прочнее, так как восстанавливается баланс между разрушением и регенерацией костной ткани.
Ответы на вопросы
Какая разновидность остеопороза диагностируется наиболее часто?
У женщин чаще всего наблюдается сочетание постменопаузального и сенильного типов заболевания. Мужчины обычно страдают разрушением костей, обусловленным возрастными изменениями.
Что такое идиопатический остеопороз?
При этом типе заболевания причины, вызвавшие патологию, так и остаются невыясненными. Обычно такой диагноз ставят женщинам в предменопаузальном периоде и мужчинам моложе 60 лет.
Чем отличается патологический перелом от обычного?
К патологическим переломам приводят простые бытовые обстоятельства. Хрупкие кости ломаются при наклонах, чихании, смехе, подъеме небольших грузов. Сломанные кости срастаются очень медленно, иногда с такие переломы осложняются образованием ложных суставов.
В отличие от обычных травм переломы при остеопорозе сопровождаются умеренной болью. Пациент может считать болевой синдром проявлением остеохондроза или артрита. Часто патологические переломы обнаруживаются случайно при рентгеновском обследовании.
Как шифруется заболевание по МКБ-10?
В международной классификации болезней остеопорозу присвоены следующие коды:
- M80 — остеопороз с патологическим переломом;
- M81 — без патологического перелома.
Дают ли инвалидность?
Запущенные формы заболевания, осложненные переломами, нередко приводят к ограничению самообслуживания, утрате работоспособности. Это касается не срастающихся компрессионных переломов позвоночника, выраженных вертебральных деформаций. Особенно часто инвалидами становятся люди с переломами шейки бедра. Они прикованы к постели, не могут самостоятельно передвигаться.
Является ли остеопороз наследственным заболеванием?
Среди этиологических факторов патологии большую роль играет генетическая предрасположенность. Именно поэтому специалисты тщательно выясняют семейный анамнез, наличие у родственников переломов, полученных при бытовых обстоятельствах.
Заключение
Суть остеопороза — постепенно прогрессирующее снижение минеральной плотности костей. Чтобы остановить резорбцию и предотвратить опасные осложнения необходимо вовремя обратиться к врачу. Это коварное заболевание легче предупредить, чем вылечить.