Нервная система — это важнейшая структура организма, отвечающая за передвижение и восприятие окружающего мира. Если ее затрагивают патологические процессы, это резко сказывается на качестве жизни. Корешковый синдром — один из таких процессов.
Он может не сразу проявить себя, или беспокоить человека только легкой болью или онемением конечностей. Если долго игнорировать симптомы корешкового синдрома грудного отдела позвоночника и оттягивать визит к врачу, можно дождаться даже атрофии мышц, а лечение и восстановление потребуют много времени и денег.
Содержание страницы
Что такое корешковый синдром грудного отдела позвоночника
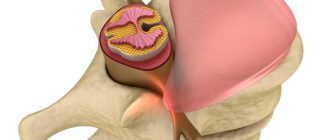
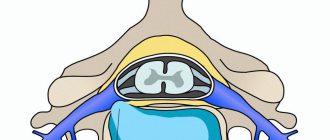
От спинного мозга к внутренним органам и мышцам отходит 31 пара нервов, 12 из них относятся к грудному (или торакальному) отделу. Корешок — это короткий пучок нервных волокон, выходящий из спинного мозга, но остающийся внутри позвоночника. Они бывают двух типов: чувствительные (передают в мозг ощущения) и двигательные (передают команды от мозга к мышцам). Сплетаясь, эти волокна образуют спинномозговой нерв.
Явление, когда корешок по какой-либо причине сдавливается и не может полноценно функционировать, и называется корешковым синдромом. Он может возникнуть в любом отделе позвоночника — и в шейном, и в грудном, и в поясничном, и в крестцовом, и в копчиковом.
Причины появления заболевания
Сдавливание корешка спинномозгового нерва может быть спровоцировано разными причинами:
- остеохондроз;
- врожденные дефекты позвоночника;
- спондилоартроз (артроз фасеточных суставов);
- травмы и раны;
- онкологические заболевания (и доброкачественные, и злокачественные);
- спинномозговая грыжа;
- постоянное переохлаждение;
- инфекционные заболевания.
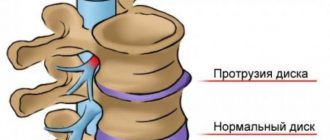
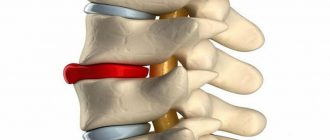
Самая распространенная причина синдрома — остеохондроз грудного или иного отдела позвоночника. Это дегенеративно-дистрофическая патология, вызывающая нарушения в структуре суставных хрящей межпозвоночных дисков. Разрушительные процессы, происходящие в позвоночном столбе, приводят к образованию грыжи, которая разрастается и начинает давить на близлежащие корешки. В этом месте зарождается воспалительный процесс, результатом которого и становится корешковый синдром.
Непосредственных причин корешкового синдрома достаточно много, но помимо них есть еще факторы риска, которые повышают вероятность возникновения этого недуга. К ним относятся:
- несбалансированный рацион;
- работа, связанная с регулярным подъемом тяжестей;
- воздействие на организм вредных веществ (в частности, алюминия);
- наследственная предрасположенность;
- ожирение и сидячий образ жизни;
- плоскостопие или частое ношение обуви на высоких каблуках.
Основные симптомы недуга
Наиболее яркое проявление корешкового синдрома — это, конечно, боль. Но как уже упоминалось выше, корешок состоит из сплетения волокон двух типов, отвечающих за восприятие ощущений и работу мышц. Соответственно, при этом недуге нарушается чувствительность кожи, а в мышцах начинается атрофический процесс.
Боль
Неприятной особенностью этой патологии является тот факт, что болевые ощущения возникают не только на месте сдавливания, но и распространяются по так называемой зоне сегментарной иннервации. Дело в том, что спинномозговой нерв разделяется на несколько нервов поменьше, и все эти ответвления направляются в определенную область организма. Эта область и называется зоной сегментарной иннервации, и при корешковом синдроме боль охватывает ее целиком.
Болевые ощущения в груди, как правило, очень сильные. Они могут иметь простреливающий характер или присутствовать постоянно, усиливаясь при резких движениях, подъеме тяжестей, физическом перенапряжении, стрессе, чихании, кашле, глубоком вдохе или переохлаждении.
Еще одним характерным симптомом корешкового синдрома грудного отдела позвоночника является возникновение болей в области внутренних органов, расположенных рядом с пораженным нервом, в частности, сердца или желудка.
Нарушение чувствительности
Следующим характерным признаком недуга является нарушение чувствительности, то есть, в области «обслуживаемой» пораженным нервом (т.е. в зоне сегментарной иннервации) будут хуже ощущаться прикосновения, болевые и температурные воздействия.
Проверить, нарушена ли работа нерва, можно самостоятельно в домашних условиях. Для этого достаточно аккуратно уколоть кожу иглой. В пораженной области боль практически не будет ощущаться. В случае сомнений можно провести аналогичные действия в такой же зоне на противоположной стороне тела и сравнить ощущения.
Нарушение двигательной активности
Из-за сдавливания нерв не может передавать команды от мозга к мышцам, в результате начинается атрофический процесс. В особо запущенных случаях потеря мышечной массы видна невооруженным взглядом.
При этом больной будет испытывать ощущения, похожие на те, которые возникают при онемении конечностей из-за сдавливания сосудов. Конечность становится ватной и с трудом двигается, в ней чувствуются покалывания. Только в этом случае рука или нога быстро приходит в норму, а при корешковом синдроме симптомы более ярко выражены и без лечения не исчезают.
Как проявляют себя повреждения разных корешков
В грудном отделе позвоночника 12 пар корешков, и клиническая картина зависит от того, какой из них поврежден:
- Если затронут самый первый корешок, то симптоматика проявится в области шеи, лопаток, подмышек и на обеих руках.
- При поражении корешков со второго по шестой неприятные ощущения возникнут в зоне лопаток, подмышек или грудины, возможна боль в пищеводе или желудке.
- Патологический процесс в седьмом или восьмом позвонках характеризуется болью и онемением кожи в нижней части лопаток и под ребрами, неприятными ощущениями в сердце, если сдавливание локализуется слева.
- Если пострадали девятый и десятый корешки, симптомы будут распространяться от нижнего края ребер до пупка.
- Зона иннервации последних двух нервов, одиннадцатого и двенадцатого, включает в себя область от пупка до паха, именно здесь будет возникать боль, нарушение мышечного тонуса и онемение кожи.
Опасность корешкового синдрома
Лечение корешкового синдрома лучше начать как можно раньше, а не пытаться избавиться от его симптомов с помощью анальгетиков или антибиотиков.
Отсутствие грамотной терапии приведет только к усилению всех симптомов (особенно болевых ощущений), нарушению кровообращения и сильной атрофии мышц.
Диагностика на ранних сроках
Диагностические мероприятия включают в себя:
- сбор анамнеза;
- осмотр пациента;
- рентгенограмма позвоночного столба;
- магнитно-резонансная томография.
Поставить диагноз по симптомам и назначить лечение должен только опытный врач, поскольку недуг часто маскируется под болезни сердца, желудка и поджелудочной железы.
Как лечить корешковый синдром
Основной метод лечения недуга — консервативный. Как только врач обнаружит патологию позвоночника в шейном отделе, он пропишет медикаменты из следующих групп:
- анальгетики — для снятия болевого синдрома (при сильных болях возможно применение новокаиновой блокады);
- нестероидные противовоспалительные средства (НПВС) — для снятия воспаления;
- миорелаксанты — для устранения мышечного спазма;
- витамины группы В — для нормализации обмена веществ;
- хондропротекторы — для замедления дегенеративных процессов в межпозвоночных дисках и восстановления структуры хряща.
Если прием лекарств не помог или патология была вызвана онкологическим заболеванием, то пациенту проводится операция по удалению грыжи или опухоли, сдавливающей нерв. Чтобы снизить риск возникновения осложнений, предпочтение отдается малоинвазивным методикам (нуклеопластике, микродискэктомии).
Кроме того, для больного полезны некоторые физиотерапевтические процедуры (грязелечение, магнитотерапия, электрофорез) и занятия лечебной физкультурой. Желательно также пересмотреть свой рацион, исключив из него жареные, соленые, копченые и острые блюда. Народные средства (например, отвары из коры березы или дуба) можно использовать только после разрешения врача.
Заключение
Корешковый синдром грудного отдела позвоночника — это та патология, лечение которой нельзя откладывать. Своевременная терапия позволит быстро добиться значительного улучшения самочувствия, купировать боль, не дать межпозвоночным дискам разрушиться, а мышцам — атрофироваться.