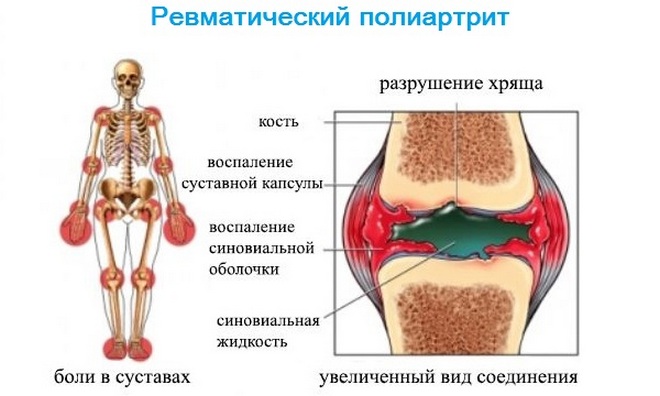
Ревматический полиартрит чаще возникает при первой атаке ревматизма. Основа заболевания – острый синовит. Характерно возникновение преходящего олигоартрита, реже – моноартрита.
Обычно поражение суставов сочетается с другими симптомами заболевания, в первую очередь – кардитом или хореей. Изолированный суставной синдром более характерен для детей.
Ревматизм – болезнь, характеризующаяся системным поражением соединительной ткани, разрушительное воздействие оказывается на различные органы и суставы. Высокая распространенность патологии — в среднем болеет около 10—30 человек на 10 тысяч населения — делает ее диагностику, лечение и профилактику злободневными вопросами современной медицины.
Содержание страницы
Ревматизм и полиартрит — в чем разница
Существует несколько форм полиартрита, которые различаются и причинами возникновения, и характерными признаками. Лишь одна форма полиартрита — ревматический полиартрит — имеет отношение к ревматизму, так как является одним из симптомов данной патологии. Часто первая атака ревматизма начинается именно с поражения суставов.
Опасности патологии
Необходимость борьбы с этим недугом обусловлена тем, что, если ревматический артрит будет прогрессировать, это приведет к значительному снижению качества жизни и потере трудоспособности. Кроме того, возрастает риск неблагоприятных процессов со стороны сердечнососудистой системы, к которым относятся следующие заболевания:
- острый инфаркт миокарда;
- ишемический инсульт;
- хроническая сердечная недостаточность;
- артериальная гипертония;
- клапанные пороки сердца;
- нарушение сердечного ритма;
- тромбоэмболии периферических сосудов.
Эта особенность связана с высокой частотой поражения сердечной мышцы даже в случаях, когда болезнь манифестировала как артрит.
Факторы риска и причины патологии
Основной фактор, вызывающий развитие ревматизма, — это стрептококк группы А, обладающий β-гемолитической активностью. Этот факт подтвержден эпидемиологическими и лабораторными исследованиями. У большинства пациентов, больных ревматизмом, проводится специальный тест. При этом обнаруживаются высокие уровни специфических антител.
Согласно данным медицинской статистики, ревматизм развивается приблизительно у 0,5–3% людей, переболевших стрептококковой инфекцией. Не все разновидности стрептококков провоцируют возникновение патологии. Это связано с тем, что лишь β-гемолитический стрептококк обладает ревматогенной активностью, что и определяет специфический ответ организма. Чаще всего в анамнезе пациентов с ревматизмом обнаруживаются следующие обстоятельства:
- Перенесенные бактериальные или вирусные инфекции верхних дыхательных путей — фарингит, тонзиллит или гайморит.
- Острые аллергические реакции.
- Сильные стрессы.
- Выраженное ослабление иммунной системы в результате голодания, переохлаждения или интенсивных физических нагрузок.
Роль генетики
Также важным фактором, определяющим развитие заболевания, является генетическая предрасположенность к аутоиммунным реакциям организма. Доказана семейная отягощенность по этой болезни — семейные формы ревматизма встречаются в 5—6 раз чаще.
У людей, страдающих ревматизмом, наблюдается перекрестная реакция, в ходе которой организм воспринимает свои клетки соединительной ткани как чужеродные. В результате начинается иммунный ответ на собственную ткань.
Перенесенная стрептококковая инфекция является фактором, стимулирующим этот процесс. На втором этапе развития болезни происходит образование иммунных комплексов против собственных тканей.
Клиническая картина
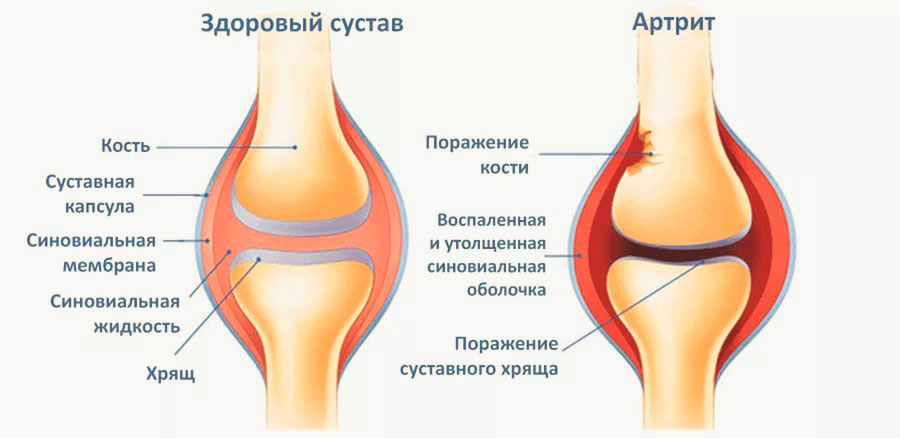
Ревматический артрит – рентгенологически негативный процесс. Поэтому в диагностике на первое место выходят клинические проявления и данные лабораторных анализов.
Характерны следующие симптомы заболевания:
- симметричное поражение крупных и средних суставов (чаще коленных и голеностопных, редко – поражение мелких суставов кистей и стоп, бессимптомные сакроилеиты);
- сильные боли «летучего» (мигрирующего) характера;
- припухлость и деформация суставов вследствие синовита;
- гиперемия кожи над пораженным суставом, местное повышение температуры;
- иногда – формирование подкожных ревматических узелков и кольцевидной эритемы над пораженным суставом;
- возможна флюктуация, баллотирование надколенника (при поражении коленного сустава);
- резкое ограничение движений, вынужденное полусогнутое положение.
Редко, но встречаются бессимптомные формы заболевания.
Ревматический полиартрит встречается у 75% пациентов с острой ревматической лихорадкой. Он быстро развивается, последовательно поражая несколько суставов.
При этом отмечается отечность и покраснение кожи в суставной области. Пациенты могут жаловаться на боль в области сочленений, часто довольно интенсивную. Боли носят мигрирующий характер — сначала они возникают в одном месте, угасают и одновременно появляются вновь уже в другом. Из-за выраженной болезненности объем движений в пораженном суставе резко уменьшается.
Может наблюдаться симптом флюктуации, указывающий на наличие патологического выпота в суставной сумке. После назначения нестероидных противовоспалительных средств болевой синдром снижается.
При классическом варианте характерно поражение следующих крупных суставов:
- локтевых;
- тазобедренных;
- коленных;
- плечевых.
Это важный отличительный признак, позволяющий дифференцировать ревматизм от ревматоидного артрита. Для последнего характерны нарушения со стороны мелких суставов кистей и стоп. Другое важное различие этих заболеваний — скорость развития симптомов.
Ревматоидный процесс — постепенный, нарушение функции и болевой суставной синдром нарастают в течение длительного времени. Ревматическая лихорадка развивается стремительно, симптомы быстро достигают значительной выраженности и быстро уменьшаются при разрешении процесса.
Дополнительные признаки
При пальпации могут быть выявлены подкожные ревматические узелки на разгибательных поверхностях пораженных суставов. На туловище часто обнаруживается кольцевидная эритема — эритематозная сыпь на конечностях, животе и спине. Элементы высыпаний имеют четко очерченные края и менее интенсивную окраску в центре.
Также пациенты часто предъявляют жалобы на повышение температуры, общую слабость, снижение работоспособности, сонливость, головную боль. Они могут являться признаками тяжелого поражения с вовлечением нервной системы и сердечной мышцы.
Методы диагностики
При подозрении на ревматизм обследование пациента должно начинаться со взятия мазка с поверхности миндалин для бактериологического исследования. При этом важно соблюдение правил стерильности для исключения попадания патогенных бактерий из окружающей среды. Также проводится определение в крови титров антител к стрептококкам группы А.
Назначается клинический анализ крови, который может показать неспецифические признаки воспалительной реакции — высокая СОЭ, высокий лейкоцитоз и сдвиг лейкоцитарной формулы влево. Для более точной диагностики в биохимическом анализе определяют уровень С-реактивного белка и других воспалительных факторов.
Специалисты выделили специальные критерии диагностики, указывающие на высокую вероятность наличия ревматизма. К ним относятся следующие клинические признаки:
- Ревматические узелки.
- Кольцевая эритема.
- Хорея.
- Мигрирующий полиартрит.
- Кардит.
Также важную роль при постановке диагноза играет характерный анамнез пациентов и данные лабораторного обследования:
- перенесенная стрептококковая инфекция;
- длительный восстановительный период после инфекционного заболевания верхних дыхательных путей;
- наличие в крови противострептококковых антител;
- воспалительные изменения в общем и биохимическом анализах крови.
Терапевтическая тактика
Лечение ревматического полиартрита до сих пор является непростой задачей, так как аутоиммунные процессы с трудом поддаются терапии. Пациентам в остром периоде показана госпитализация. Постельный режим при ревматическом полиартрите очень важен, так как благодаря этой мере снижается нагрузка на пораженные суставы и сердечную мышцу.
Пациенты должны находиться в комфортной обстановке, получать хороший уход, сбалансированное и полноценное питание. Поэтому нельзя оставлять людей, страдающих ревматизмом, надолго без присмотра, так как им может понадобиться помощь.
Пациентам разрешают сидеть и самостоятельно передвигаться по палате только при стихании воспалительного процесса, что определяется с помощью лабораторных анализов. Уровень СОЭ не должен превышать 25 мм/час. Если было сделано несколько анализов, то принято ориентироваться на среднее значение показателя, а не на нижний его уровень.
Медикаментозное лечение следует начинать с обязательной санации хронических очагов инфекции, которые могут являться источником патогенных бактерий. Для этого назначаются антибиотики. Принято начинать лечение Бициллином, однако, при его непереносимости или малой эффективности могут применяться и другие противомикробные препараты из ряда цефалоспоринов или макролидов.
Вспомогательное и симптоматическое лечение
Применяются нестероидные противовоспалительные препараты и глюкокортикостероидные гормоны. Они уменьшают воспалительную реакцию, способствуют скорейшему исчезновению симптомов острой фазы.
Следует отметить, что глюкокортикоидные лекарства применяют значительно реже, так как они имеют различные неблагоприятные побочные эффекты и влияют на гормональный баланс организма. Назначают их при крайней необходимости.
Глюкокортикостероидные препараты нельзя принимать, не проконсультировавшись с лечащим врачом.
Существующая схема лекарственной терапии позволяет довольно успешно бороться с воспалительными проявлениями острого периода, в значительной мере снижая риск осложнений со стороны сердечно-сосудистой системы и суставов.
Схема лечения в период ремиссии
После того как острая фаза ревматической лихорадки миновала, проводится поддерживающая и симптоматическая терапия. Она, как правило, назначается в зависимости от возникших осложнений. В случае сердечной недостаточности применяют мочегонные, сосудорасширяющие препараты и сердечные гликозиды. Для предупреждения рецидивов используют пенициллины пролонгированного действия:
- Экстенцилин;
- Ретарпен.
Пациентам рекомендуется своевременно обращаться к специалистам с любыми воспалительными заболеваниями ЛОР-органов. По показаниям проводится оперативное лечение хронических ринитов, тонзиллитов и гайморитов.
В период ремиссии популярен и народный подход к лечению патологии. Применяются разнообразные противовоспалительные и обезболивающие повязки или компрессы на пораженные суставы с использованием прополиса, отваров чистотела, ромашки.
Прогноз
Для суставов характерно доброкачественное течение. Все описанные симптомы быстро купируются приемом нестероидных противовоспалительных препаратов (в течение нескольких часов или дней). Даже если этот процесс не лечить, он проходит самостоятельно в течение 2-3 недель. Одновременно может возникать воспаление других суставов («летучесть» поражения), которое также быстро купируется. Остаточных проявлений и деформаций обычно не остается. Никогда не появляются контрактуры или гипотрофия мышц.
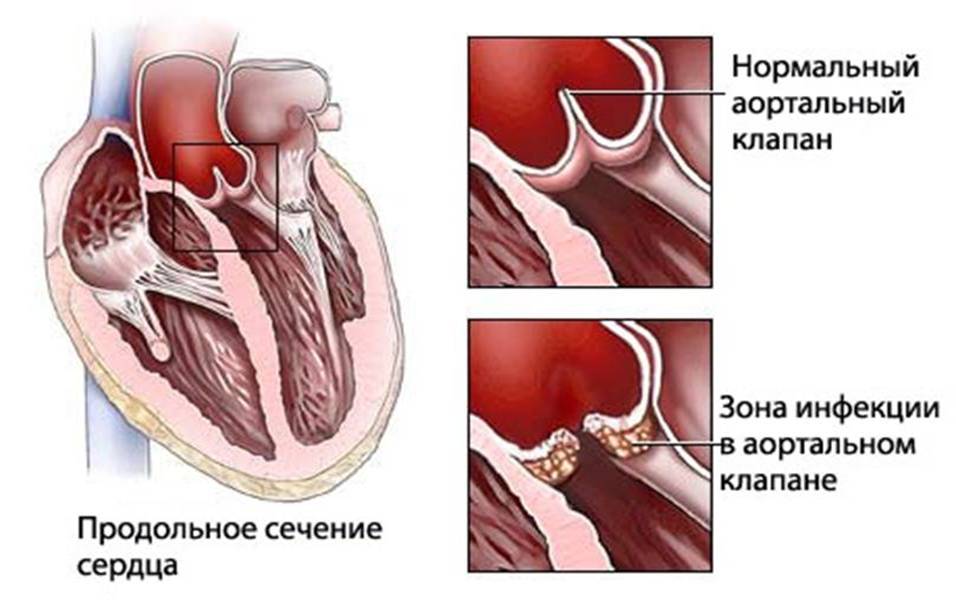
Исход заболевания зависит от того, какие внутренние органы и в каком объеме были поражены. Патология сердца плохо поддается лечению и чревата серьезными осложнениями. У таких пациентов развивается хроническая сердечная недостаточность, часто возникает острый инфаркт миокарда.
Ревматизм крайне редко вызывает стойкие изменения в суставах, чем отличается от ревматоидного артрита.
Лечить последствия патологии сложно, поэтому большое внимание должно уделяться именно профилактике заболевания. Нужно обязательно обращаться к врачу, если ребёнок заболел ангиной, ведь наиболее часто ревматизм, как следствие стрептококковой инфекции, развивается именно в молодом возрасте.
Даже в случае благоприятного течения полиартрита есть высокая вероятность поражения сердечной мышцы. Поэтому ревматическая лихорадка — это очень серьезный диагноз, к которому стоит относиться внимательно и тщательно выполнять все врачебные назначения.
Заключение
Ревматический полиартрит — это опасная болезнь, представляющая серьезную угрозу благополучию и здоровью человека. Поэтому важную роль играют своевременное обращение к специалистам, быстрая диагностика, строгое соблюдение рекомендаций врачей и профилактика рецидивов.