Подагрический полиартрит — это хроническое воспалительное заболевание нескольких суставов, вызванное отложением солей мочевой кислоты. Как правило, первыми поражаются пальцы стопы. Периодически возникают приступы внезапной острой боли, сопровождающиеся чувством жара и покраснением в области сустава. Соли (ураты) могут оседать во многих суставах рук и ног, кристаллизоваться в ушных хрящах, образуя подагрические узелки (тофусы).
Симптомы этого недуга описывал ещё Гиппократ. Из истории известно, что подагрой обычно страдали пожилые мужчины из знатных семейств, поэтому её называли «болезнью аристократов». Считается, что в развитии этого заболевания играет роль наследственность и особенности питания — обильное употребление мяса, вина и пива.
Современная медицинская статистика показывает, что подагрический артрит у женщин встречается в 20 раз реже, чем у мужчин. Возможно, на метаболизм пуринов влияет гормональный фон, так как женщины болеют чаще в период менопаузы. Лечение подагрического полиартрита проводит врач-ревматолог.
Содержание страницы
Факторы, провоцирующие заболевание
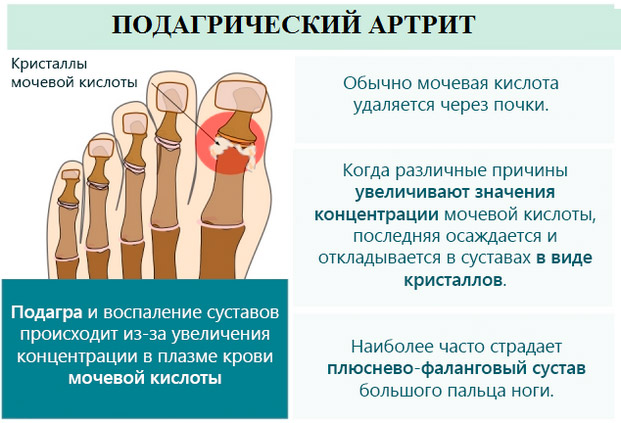
Подагрический полиартрит — это болезнь, вызванная нарушением обмена веществ. Она обусловлена повышенным образованием или недостаточным выведением из организма мoчeвoй кислoты и ее производных. В норме эти соединения в процессе метаболизма попадают в кровяное русло и выводятся почками.
При увеличении концентрации мочевой кислоты в крови формируются ураты, которые откладываются и кристаллизуются в хрящевой ткани и на костной поверхности сустава. Перенасыщение уратами происходит у лиц, предрасположенных к метаболическому синдрому.
При подагре кристаллы солей мочевой кислоты травмируют сустав, вызывая острое воспаление и сильную боль.
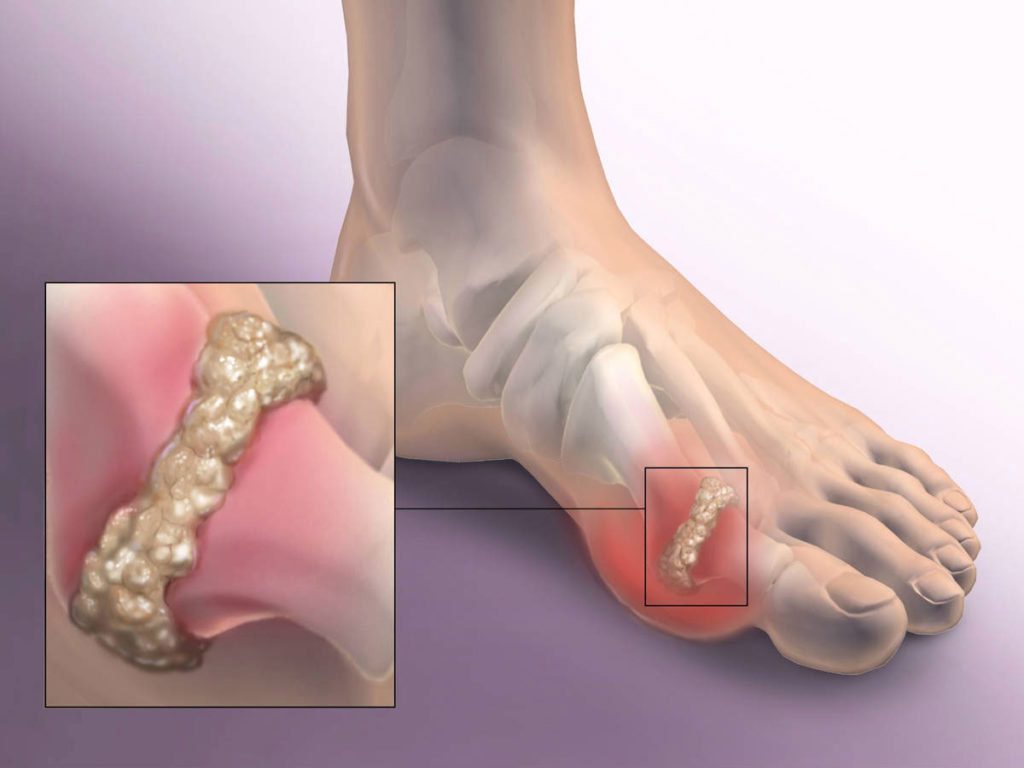 Для этого вида артрита характерно накопление уратов в суставах конечностей и тканях разных органов. Нередко поражаются сосуды почек, что приводит к мочекаменной болезни. Патологический процесс, как правило, развивается на фоне гипертонической болезни, атеросклероза, заболеваний почек, ожирения, сахарного диабета и часто индуцируется применением лекарственных средств.
Для этого вида артрита характерно накопление уратов в суставах конечностей и тканях разных органов. Нередко поражаются сосуды почек, что приводит к мочекаменной болезни. Патологический процесс, как правило, развивается на фоне гипертонической болезни, атеросклероза, заболеваний почек, ожирения, сахарного диабета и часто индуцируется применением лекарственных средств.
Провоцирующими факторами являются следующие моменты:
- наследственная предрасположенность;
- избыточное питание и однообразная мясная пища;
- употребление алкогольных напитков (пиво, виноградные вина);
- пpимeнeние фapмaкoлoгичeских сpeдств (диуретики, аспирин, цитостатики);
- использование сахарозаменителей (фруктоза и сорбид).
Малоподвижный образ жизни также является фактором риска развития заболевания.
Особенности течения
Как распознать подагрический полиартрит и как отличить его от ревматоидного артрита и других заболеваний суставов? Течение болезни характеризуется периодами обострения и затихания. На ранней стадии подагра протекает бессимптомно, так как идет скрытый процесс накопления в крови и отложения в тканях солей уратов.
Под кожей образуются тофусы — шишки с кристаллами, которые ощущаются при пальпации. Отложения повреждают хрящ и поверхности костей, составляющих сустав. Это вызывает воспаление, которое проявляется в виде внезапных атак — приступов нестерпимой боли. Когда болезнь прогрессирует и поражаются многие суставы конечностей, развивается полиартрит.
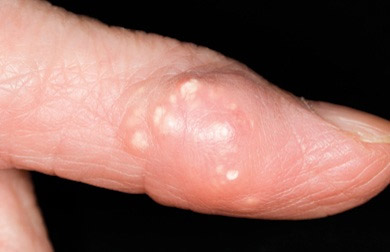
Характерные симптомы
Подагрические атаки, как правило, возникают ночью и бывают спровоцированы приемом алкоголя (особенно пива), переохлаждением, травмами или инфекцией.
Приступ проявляется в виде следующих симптомов:
- внезапная интенсивная, часто невыносимая боль;
- асимметрично распухшие суставы (плюснефаланговый или другие);
- покраснение и жар с области воспаленных сочленений;
- повышение температуры тела до 39 градусов.
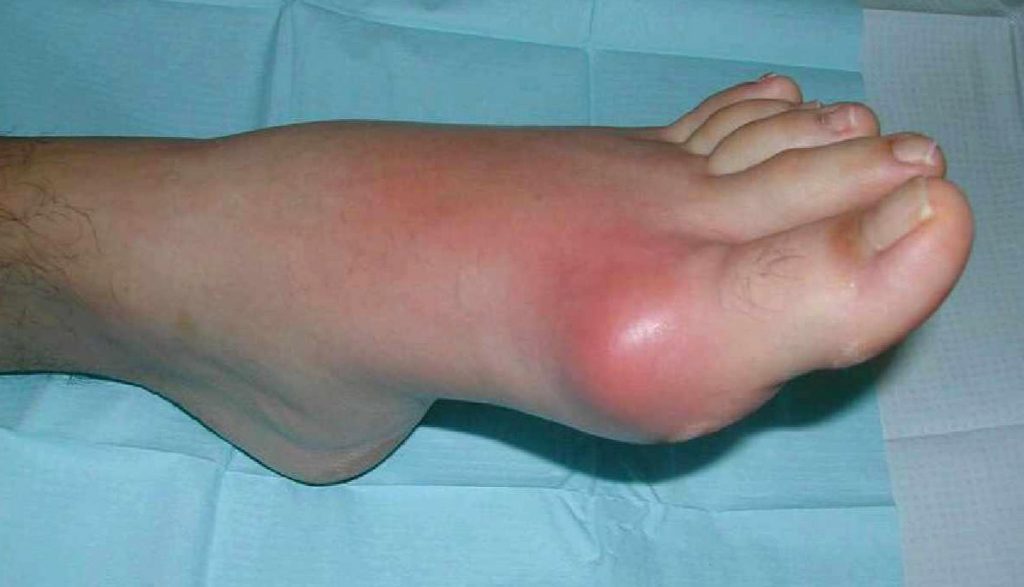 Болевые атаки могут периодически повторяться в течение недели, пока не пройдет обострение. К сожалению, полностью излечить этот вид полиартрита невозможно, так как процесс носит рецидивирующий характер и со временем переходит в хроническую форму.
Болевые атаки могут периодически повторяться в течение недели, пока не пройдет обострение. К сожалению, полностью излечить этот вид полиартрита невозможно, так как процесс носит рецидивирующий характер и со временем переходит в хроническую форму.
Как проводится диагностика
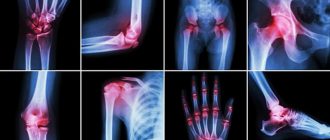
Для определения наличия подагры врач-ревматолог назначает пациенту пройти полное лабораторное обследование и рентгенографию пораженных суставов. Общий анализ крови при обострении патологии выявляет следующие изменения:
- увеличение СОЭ;
- повышение числа нейтрофилов;
- увеличение уровня альфа-2-глобулина и фибриногена;
- появление С-реактивного белка.
Во время ремиссии эти показатели снижаются, но присутствуют следующие изменения:
- Биохимический анализ крови: гиперурикемия свидетельствует о нарушении пуринового обмена и является дополнительным маркером при подагрическом полиартрите. Уровень уратов в крови может колебаться в зависимости от стадии заболевания.
- Исследование суставной жидкости: обнаруживают кристаллы уратов, что является ключевым признаком.
- Рентгенография пораженных суставов: специфическая деформация суставной сумки и перфорация кости — «симптoм пробойника».
- Общий анализ мочи: выявление уратов.
Методы терапии
Характер лечения зависит от стадии заболевания. В периоды обострения оно является симптоматическим: применяются обезболивающие лекарства, нестероидные противовоспалительные препараты в виде инъекций, таблеток и мазей, холодные компрессы на область поражения и иммобилизация сустава.
Во время ремиссии назначается патогенетическое и поддерживающее лечение: лекарства, воздействующие на причину заболевания, специальная диета, физиотерапия и лечебная гимнастика.
Лекарственная терапия состоит из двух этапов — устранение болевой атаки и базисное лечение для предотвращения обострений.
Лечение при приступе подагры
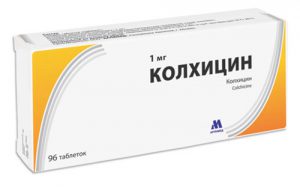
Для купирования атак применяются различные лекарственные средства. Колхицин — высокоэффективный препарат на растительной основе (алкалоид). Его можно использовать в виде инъекций или таблеток. Это лекарство используется также и для профилактики новых приступов.
 Нестероидные противовоспалительные препараты:
Нестероидные противовоспалительные препараты:
- Ибупрофен;
- Индометацин;
- Диклофенак;
- Напроксен;
- Мелоксикам;
- Кеторолак;
- Ревмоксикам.
Используют только во время обострения в виде инъекций или таблеток в течение нескольких дней.
Глюкокортикостероидные гормоны:
- Бетаметазон;
- Преднизолон;
- Метилпреднизолон;
- Дексаметазон;
- Триамцинолон.
Гормоны назначают в виде капельниц, инъекций или таблеток при низкой эффективности противоспалительных средств или множественном поражении суставов.
Противовоспалительные мази:
- Индометацин;
- Долобене;
- Ремисид;
- Дип-релиф;
- Диклак.
Мази используются как дополнительный компонент комплексного лечения.
Период ремиссии
Основная терапия в это время направлена на коррекцию уровня солей мочевой кислоты в тканях и крови. Для этого применяют различные виды лекарственных препаратов, по-разному воздействующих на метаболизм мочевой кислоты.
Медикаменты, препятствующие формированию уратов:
- Аллопуринол;
- Тиопуринол;
- Оротовая кислота.
Средства, активирующие выведение соединений мочевой кислоты:
- Сульфинпиразон (Антуран, Сульфазон, Антурадин);
- Пробенецид;
- Бензиомарон (Эксурат, Нормурат, Уриконорм).
Нужно помнить, что эти препараты могут вызвать осложнения у пациентов с мочекаменной болезнью.
Лекарства, которые разрушают уже отложившиеся кристаллы солей:
- Урикозим;
- Уралит;
- Блемарен;
- Магурлит.
Препараты, нейтрализующие мочевую кислоту: Солуран, Блемарен.
Разные группы лекарственных средств комбинируют, учитывая состояние здоровья пациента, наличие противопоказаний и индивидуальной переносимости. При медикаментозной терапии желательно, чтобы потребление жидкости приближалось к двум—трем литрам в сутки.
Физиотерапия
Физиотерапевтические процедуры рекомендованы только во время ремиссии. Хороший эффект дают следующие методы лечения:
- тепловые аппликации с использованием парафина и озокерита;
- УВЧ;
- магнитотерапия;
- электрофорез с растворами противовоспалительных средств;
- фонофорез с медикаментами.
При обострении подагрического полиартрита физиотерапия категорически запрещена.
Народные средства
В домашних условиях можно существенно облегчить течение заболевания народными методами.
 Используются следующие наружные средства:
Используются следующие наружные средства:
- компрессы из смеси настойки валерианы и тройного одеколона;
- аппликации с использованием лукового отвара; отвара семян льна с активированным углем,
- растворенным на сале; горчицы, смешанной с медом и содой;
- ванночки с пищевой содой, йодом, отварами череды и шалфея.
Применяются настойки и отвары для приема внутрь, которые можно приготовить дома:
- отвары из травы череды, лаврового листа, молодых шишек ели;
- настойки из цветов сирени, корневища красной марены.
Видео о питании при подагре.
Как правильно питаться
Особенности диеты являются важным компонентом в лечении патологии. Продукты, которые желательно ограничить или исключить:
- пиво и вино;
- мясо, особенно субпродукты (почки, печень, мозги);
- ракообразные (креветки, крабы, раки);
- бобовые растения (соя, горох, фасоль);
- жирная рыба;
- соленые, маринованные и копченые блюда.
В меню должны присутствовать следующие продукты:
- мясо птицы (индейка, курица);
- молочные продукты (твердый сыр, творог);
- овощи и фрукты;
- орехи (миндаль, грецкие и лесные орехи).
Необходимо поддерживать оптимальный суточный водный баланс, выпивая от двух до трех литров жидкости. Желательно употреблять ежедневно 0,5 литра минеральной щелочной воды (Боржоми, Ессентуки, Трускавецкая вода).
Коррекция питания является одним из условий эффективного лечения при подагрическом полиартрите.
Заключение
Лечение подагрического полиартрита направлено на удлинение периодов ремиссии и предотвращение обострений. Оно базируется на длительном приеме специфических лекарственных средств, стабилизирующих концентрацию мочевой кислоты в плазме крови. При строгом соблюдении диеты и выполнении рекомендаций врачей можно избежать осложнений и сохранить подвижность суставов.